Atlanan ortopedik yaralanmalar hasta için önemli sorunlara yol açabileceği gibi, hekimler için de olumsuz geri dönüşlerin önemli sebeplerindendir. Kuzey Amerika’da acil servis hekimlerinin ceza ile sonuçlanan malpraktis davalarında Kırıklar (%6) Miyokard İnfarktüsü (%5) ve Apendisit (%2) en sık atlanan tanılar iken, en sık ceza nedeni ise “tanısal hatalar” olarak bildirilmiş (1). Acil serviste yapılan tanısal hataları değerlendiren bir çalışmada ise kırık tanısının atlanması tüm tanısal hataların %80’i olarak bildirilmiş (2). Ülkemizde de durum farklı değil. Yüksek Sağlık Şurasında acil olgulara bağlı görüşülen olgularda en sık başvuru nedeni travmaya bağlı şikayetler. Bunlar arasında en sık kusur nedeni ‘doğru teşhis koymamak’ ve ‘doğru tedavi uygulamamak’. Durum böyle olunca sık yapılan hatalar ile ilgili bu ikinci yazıda ortopedik yaralanmalarda sık yapılan hataları ve bu hatalardan kaçınmak için ipuçlarını tartışmaya çalışacağım.
En sık kırık atlanan bölgeler; Ayak (%7.6); Diz (%6.3); Dirsek (%6); El (%5.4); El bileği (%4.1); Kalça (%3.9); Ayak bileği (%2.8) (3). Peki neden atlanıyor derseniz her zamanki gibi çalışma koşulları belirleyici. Uygun grafinin istenmeyişi ya da istenen grafinin uygun yorumlanamaması önemli sebepler. Özellikle gece 22:00-02:00 saatleri arasında daha çok kırık atlandığı bildiriliyor (4). Hafta sonu ya da hafta içi olması fark etmeksizin yeterli uzman desteğinin olmadığı, radyolojik değerlendirmenin sadece acil hekimi tarafından yapıldığı saatler kırık atlanması için risklidir. Grafileri doğru değerlendirmek tecrübe ile ilişkili elbette. Radyolojik incelemeler yanlış değerlendirileceği gibi klinik değerlendirmede yetersizlik (uygun tetkiklerin istenmemesi, yumuşak doku yaralanmalarının atlanması, yabancı cisim unutulması gibi), yetersiz tedavi (immobilizasyonun sağlanmaması gibi), radyoloji ya da ortopedi desteği alınmaması da hataların diğer nedenleridir.
Uygun tetkik yapılmadığında konusunda uzman hekimler dahi tetkikleri yanlış değerlendirebilmektedir. Aşikar yaralanmalar herkes tarafından kolaylıkla tanımlanabilir. Atlanma olasılığı olabilecek durumların bilinmesi ve klinik şüpheye uygun radyolojik görüntüleme istenmesi hatalardan kaçınmak için ilk adım olmalıdır. Bazı radyolojik görüntülemelerde hata olabileceği öncelikle bilinmelidir. Radyologların değerlendirici olarak bulunduğu bir çalışmada radyologlar tarafından grafilerin yanlış yorumlanmasının nedenleri aşağıdaki gibi sıralanmış (3);
Bu durumlara grafiler yorumlanırken dikkat edilmeli!
- İnce/küçük kırıklar
- Mevcut radyolojik incelemeler ile görülemeyecek kırıklar
- Alçı/atelin kırığı gizlemesi
- Birden çok kırık olması
- Uygunsuz ya da yetersiz radyolojik görüntüleme yapılması
- Yetersiz klinik bilgi
- Uygunsuz pozisyonda grafi çekilmesi
- Metal artefaktlar
- Ciddi osteoporoz
Bundan sonrasında sık hata yapılan spesifik yaralanmalar ve bunları atlamamak için yapılması gerekenlerden bahsetmeye çalışacağım. Elbette yine olgu örnekleri üzerinden.
OLGU 1.
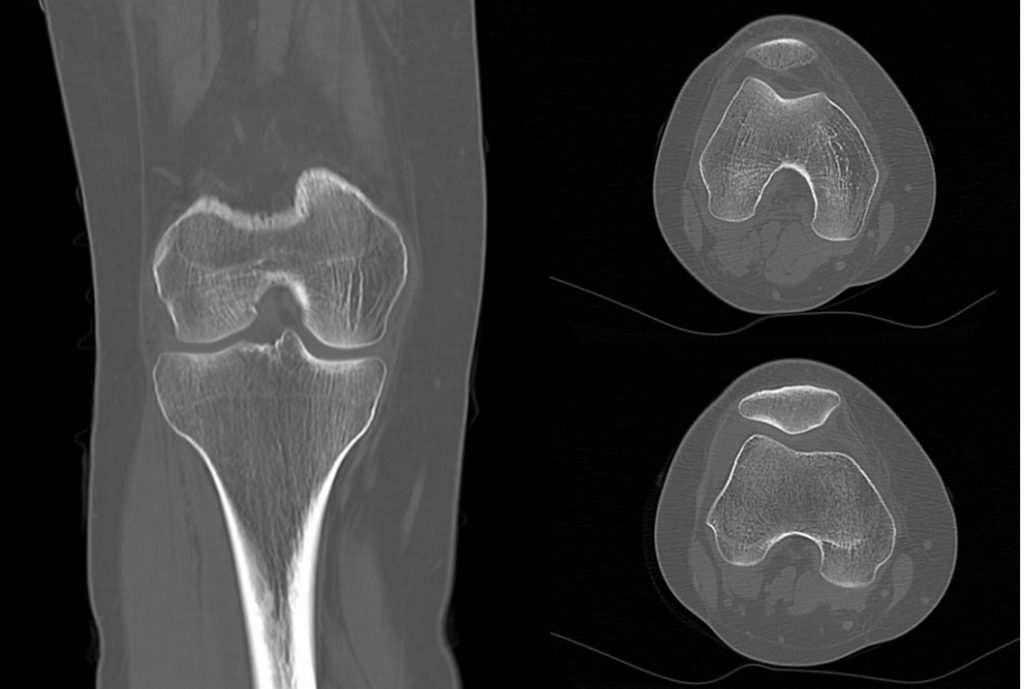
27 yaşında kadın hasta acil servise diz ağrısı şikayeti ile başvurur. 1 hafta önce kayak yaparken düşme ve o günden beridir devam eden diz ağrısı şikayeti vardır. X-Ray’de sorun saptanmayan hastadan diz BT istenir. BT görüntüsü;
BT’de fraktür saptanmayan hasta elastik bandaj ve NSAI önerilerek taburcu edilir. Diz ağrısı ve hareket kısıtlılığı devam eden hastadan ortopedi polikliniğinde MR istenir (Bu olguyu biraz dramatize etmiş olabilirim. Hasta bizim asistanımız olur ve İzmir’de gördüğümüz tek kayak yaralanması kendisi !!).
TANI. Tibia Plato Fraktürü
Bu kadar da olmaz dedirtecek bir olay bu biliyorum. Ama MR görüntüsüne bakın ve tekrar düşünün, daha neler atlamış olabiliriz!
Hata; Tibia Plato kırığının atlanması
Tibia plato kırıklarının değerlendirmesi oldukça zordur ve ilk değerlendirmede gözden kaçabilirler. Radyologlar tarafından yapılan bir çalışmada en sık atlanan kırık olduğu bildirilmiştir (Tüm atlanan kırıkların %16’sı) (2). Yani uzman kişilerce bile ilk bakışta görülmeyebilir
Diz ekleminin alt yüzeyini oluşturan tibianın proksimal bölümüne Tibia Plato denir. Tibianın medial platosu daha büyük, konkav ve sağlamdır. Lateral plato ise mediale göre daha küçük, konveks ve yüksektir. Medial plato kırıkları genellikle yüksek enerjili yaralanmalarla ortaya çıkar ve tek parçadır. Lateral plato daha düşük enerjili yaralanmalarda ortaya çıkabilir ve çok parçalıdır. Lateral plato kırıklarında klinik daha az dikkat çekici ve radyolojik incelemede saptamak daha zor olabilir. Yaralanmaların %60’ı lateral platoda, %15’i medial platoda ve %25’i ise bikondiler görülür
Tibia plato kırıkları varus veya valgusa zorlama ile aksiyel yüklenme sonucu ortaya çıkar. Standart diz AP ve lateral görüntülerin sensitivitesi %79’dur. Bunlara obliq grafilerin eklenmesi ile sensitivite %85’e çıkar (5). Yani her koşulda direkt grafilerle hastaların önemli bir kısmı atlanır. Bu nedenle şüphede kalınan hastalardan BT istenmelidir. Bizim hastamız çok ekstrem bir örnektir, BT ile kırıkların hemen tamamına tanı konur. MR eşlik eden yumuşak doku yaralanmasının saptanmasında faydalıdır ancak bu endikasyonda acil serviste rutin kullanımını destekler bir çalışma bulunmamaktadır.
NOT: Direkt grafide kırık şüphesi durumunda yumuşak dokuyu dikkatli incelemeniz işinizi kolaylaştırabilir. Liphemartrozis intraartiküler kırık sonucu kemik iliğinden ekleme yağ ve kan kaçışı sonucu ortaya çıkar ve en fazla dizde görülür, tibia plato veya distal femur kırıkları ile ilişkilidir. Lateral diz grafisinde görülmesi durumunda gizli eklem içi kırık düşünülmelidir (aşağıda okla gösterilen). Lipohemartroz sadece dize özgü değildir, tüm eklemlere saptanması gizli bir kırığın bulgusu olabilir. Kırığı gösteren ikincil bir bulgu olması nedeniyle önemlidir ve tüm travmalarda aranmalıdır.
- Tibia plato kırıkları sık atlanan kırıklardan biridir
- Klinik şüphe ya da yetersiz görüntüleme durumunda BT istenmelidir
- Lateral plato kırıklarında klinik bulgular silik olabilir
- X-Ray ve BT’de sorun saptanmamış olsa dahi kırık olabilir. Şüphede kalındığında dizin immobilizasyonu ve hastanın üzerine basmaması sağlanmalı, ileri tetkik için ortopedi polikliniğine yönlendirmelidir.
Olgu 2.
42 yaşında kadın hasta ayağı takılarak düşme sonrası acil servise getirildi. Tam nöbet değişim saatinde gelen hasta yer olmadığı için tekerlekli sandalyede bakılmaktadır. Sağ ayak bileğinde ağrı ve şişlik şikayeti olan hastanın muayenesinde ayak bileği medialinde şişlik ve hassasiyet saptanır . Hastaya ayak bileği grafisi istenirve medial malleol kırığı saptanır. Ortopedi konsültasyonu istenir.
Sizce bu hastada başka kırık olabilir mi?
Ek fizik muayene yapmak ister misiniz?
Tanı: Medial malleol kırığı, posterior malleol kırığı ve Fibula proximalde spiral kırık
(Maisonneuve Kırığı)
Hasta yeniden muayene edildiğinde fibula proksimalinde hassasiyet olduğu saptanıyor ve hastadan tibia-fibula grafisi isteniyor. Şimdi kaç kırık olduğuna tekrar bakın?
Hata; İkinci kırığın atlanması
Öncelikle bu hastada atlanan kırıktan bahsedelim. Bu hastanın tam muayenesini yapıp fibula proksimalinde hassasiyet olduğunu saptamış olmamız tanıyı atlamamızı engelledi. Ancak hiç muayene etmesek de bu hastada ek bir yaralanma olabileceğini söyleyebiliriz. Bu kırık özel bir kırık, adı Maisonneuve kırığı. Ayak bileğinde anstabil yaralanma ile ( distal tibiofibular sindesmoz ve interosseöz membranın yırtılmasına bağlı) fibula 1/3 proksimalde spiral kırık oluşmasıdır. Yaralanma abdüksiyon ve dış rotasyon zorlanması ile ortaya çıkar. Medial malleol kırığı (avülsiyon tipi kırık) veya deltoid ligaman rüptürü veya posterior malleol kırığı ile birlikte olabilir (6). Bu önemli yaralanmanın cerrahi gereksinimi olabilir ve acil serviste atlanmaması gereken kırıklardan biridir. Ayak bileği yaralanmalarında, fibula proksimalinin muayene edilmesi unutulmamalıdır. Şüphe durumunda tibia/fibula grafisi istenmelidir.
Bazı kırıklarla beraber ikinci kırık varlığını tahmin edip ek tetkikler isteyebiliriz. Ancak her hastada saptanan tek bir kırığa odaklanılmamalı, hastanın tam vücut muayenesi yapılmalıdır. Yine grafileri değerlendirirken bir bütün olarak değerlendirilmeli ve var olan tüm yaralanmaların saptanmasına çalışılmalıdır. Tek bir kırığı saptamanın rahatlığı içerisinde olmak en önemli hatalardan biridir.
NOT: Burada klasik bir acil öğretisinden bahsetmeliyiz. Ortopedik yaralanmalar hemen her zaman bir travmanın sonucudur. Ancak bu travmanın sebebi de belirlenmelidir. Hastanın değerlendirilmesi sırasında yaralanmanın sebebi olabilecek diğer dahili sorunlar da gözden geçirilmelidir. Örneğin düşme sonucu kalça kırığıyla gelen yaşlı hasta aslında Total AV Blok nedeniyle düşmüş olabilir (az gördüğümüz bir neden değil!). Ortopedik yaralanmalar o kadar ilgi çekici olabilir ki hastanın diğer sorunları ile ilgilenmek unutulabilir.
- Sadece hastanın şikayeti olan bölgeye odaklanılmamalı tam beden muayenesi yapılmalıdır
- Bir kırığa odaklanmak önemli bir hatadır. Hastanın başka kırık ya da kırıkları olabileceği unutulmamalıdır
- Son olarak hastamız için bir not düşelim. Ayak bileği yaralanmalarında fibula proksimalinin muayenesi ihmal edilmemelidir.
Başka bir hastaya geçmeden önce ayak bileği yaralanmalarında çok dikkat etmediğimiz bir ayrıntıdan bahsetmek istiyorum. Ayak bileği AP veya Mortis grafide (günümüzde hemen hiç kullanmıyoruz) tibio-fibular ilişkinin değerlendirilmesi sindesmoz yaralanmalarının tanımlanması için önemlidir.
Ayak bileği grafilerinde
Tibiofibular clear space; Posterior tibial lateral sınırı ve fibula medial sınırı (incisura fibularis) arasındaki kıkırdak boşluktur, eklem hattının 1cm üzerinden ölçülür. Normal Clear Space AP ve mortis grafide 5-6 mm’den küçüktür
Tibiofibular overlap; Tibia ve fibulanın üst üste gelen kısmıdır ve bu mesafe > 6 mm’dir
Medial Clear Space; medial malleol ve talus arasındaki mesafedir ve ≤ 4mm olmalıdır
Ayak bileği grafilerini değerlendirirken dikkat ederseniz bir sindesmoz yaralanmasını gözden kaçırmazsınız. Yine bu bulgular ek kırıklar için de uyarıcı olacaktır.
Olgu 3.
25 yaşında erkek hasta elinin üzerine düşme sonrası ağrı ve şişlik yakınması ile acil servise başvuruyor. Hastanın el bileğinde ve karpal kemikler üzerinde hassasiyeti olduğu görülüyor. Hastadan el-el bileği grafileri isteniyor.
Hastanın grafilerinde patoloji saptanmıyor, kısa kol atel uygulanarak NSAI reçetesi ile taburcu ediliyor. Atelini kendisi çıkaran hasta 6 hafta sonra ortopedi polikliniğine başvurduğunda operasyon kararı veriliyor.
Sizce nerede hata yapmış olabiliriz?
Tanı: Skafoid kırığı (avasküler nekroz gelişmiş)
Hata; Skafoid kırığının atlanması
Skafoid distal radiustan sonra el bileğinin en sık kırılan kemiğidir. Karpal kemik kırıkları arasında en sık görülenidir. Akut el bileği yaralanmalarının %7’sini oluşturur ve ilk grafilerin %1-16’sı normaldir (genel olarak %20) (8,9). Sık görülmesine karşın standart radyolojik incelemelerin yetersizliği nedeniyle sık atlanan kırıklardan biridir.
Kırık sıklıkla açık el üzerine düşme ve ekstrem dorsofleksiyon sonucu ortaya çıkar. En sıklıkla orta 1/3’lük kısımda kırık olur (%70). %20’sinde proksimal bölgede kırık olur ve bu bölge nonunion ya da avasküler nekroz için daha risklidir. Kırığın lokasyonu ve deplasman varlığına göre tedavi belirlenir.
Hastanın muayenesinde ENFİYE ÇUKURU’nda hassasiyet olması kırık varlığı açısından yüksek oranda duyarlıdır ancak seçici değildir. El bilekten ulnar deviasyonda iken enfiye çukurunda hassasiyet değerlendirilir. Muayenede skafoid tüberkül hassasiyeti ve başparmağın skafoide doğru longitüdinal kompresyonuyla ağrı varlığı da değerlendirilmelidir. Bu üç muayenenin sensitivitesi %100’dür. Ayrıca başparmağın hareket açıklığı değerlendirilebilir. Tek bir muayene yerine tümünün yapılması klinik doğru tanıyı konulmasında yardımcıdır (11).
1. enfiye çukuru hassasiyeti; 2. skafoid tüberkül muayenesi; 3. başparmağın kompresyonu
Skafoid değerlendirilmesinde standart AP/obliq grafiler yeterli değildir. İlk istemler ulnar deviasyonda posteroanterior, obliq, lateral ve skafoid grafiyi içermelidir. Skafoid grafisi el bileği pronasyondayken ulnar deviasyonda çekilir (Hastamızda olduğu gibi acil serviste el ve el bileği grafileri istediğinizde sıklıkla birlikte ve uygunsuz grafi çekilir. Mutlaka skafoid için ek görüntü istemelisiniz). Aşağıda aynı hastanın iki farklı grafisini görebilirsiniz.
Doğru grafileri isteseniz dahi şüphede iseniz direkt grafiler yeterli değildir. Şüphe durumunda BT istenmelidir. Ancak BT ile bile kesin tanı mümkün olmayabilir. Kemik sintigrafi en doğru tanıyı koyar (11).
Sonuç olarak şüpheniz devam ediyorsa acil serviste mevcut radyolojik değerlendirmeler ile tanıyı kesinleştiremezsiniz. Bu durumda hastanın uygun şekilde immobilizasyonun sağlanması en doğru uygulamadır. Klinik bulguları olan hastaya Thumb Spica atel yapmak en iyisidir. Bu atelin nasıl yapılacağı daha önce bu siteden paylaşılmıştı. http://www.acilci.net/atel-uygulamalari-2/
- Skafoid en sık kırılan karpal kemiktir
- Enfiye çukuru hassasiyeti olması durumunda tanıda mutlaka düşünülmelidir
- Direkt grafilerin yaklaşık %20’si normaldir. Şüphede ileri radyolojik inceleme yapılmalıdır
- Kırık saptanmasa dahi şüphede kalınan hastalara thumb spica atel uygulanmalıdır
Kaynaklar
- Brown TW, et al. An Epidemiologic Study of Closed Emergency Department Malpractice Claims in a National Database of Physician Malpractice Insurers. Acad Emerg Med.2010 May;17(5):553-60
- Guly HR. Diagnostic errors in an accident and emergency department. Emerg. Med. J. 2001; 18: 263–269.
- Wei C-J, et al. Systematic analysis of missed extremity fractures in emergency radiology. Acta Radiol. 2006; 47: 710–717.
- Hallas P, Ellingsen T. Errors in fracture diagnoses in the emergency department–characteristics of patients and diurnal variation. BMC Emerg. Med. 2006; 6: 4.
- Pulfrey S, Lahiffe B. Two fractures of the lower extremity not to miss in the emergency department. Canadian Family Physician. 2013;59(10):1069-1072.
- http://www.wheelessonline.com/ortho/maisonneuve_fracture (son erişim 03.08.2016)
- http://www.wheelessonline.com/ortho/objective_diagnosis_of_syndesmotic_injury
- Mallee W., et al: Comparison of CT and MRI for diagnosis of suspected scaphoid fractures. J Bone Joint Surg Am 2011; 93: pp. 20-28
- Parvizi J., et al: Combining the clinical signs improves diagnosis of scaphoid fractures. A prospective study with follow-up. J Hand Surg Br 1998; 23B: pp. 324-327
- Parvizi J, et al: Combining the clinical signs improves diagnosis of scaphoid fractures. A prospective study with follow-up. J Hand Surg Br 1998; 23B: pp. 324-327.
- Computed tomography versus magnetic resonance imaging versus bone scintigraphy for clinically suspectedscaphoid fractures in patients with negative plain radiographs. Cochrane Database Syst Rev. 2015 Jun 5;6:CD010023.



1 Yorum
Başak abla çok teşekkürler