Merhabalar. Geçtiğimiz ay ESC çeşitli konularda 2019 kılavuzlarını yayınlandı. Bu kılavuzlar arasında supraventriküler taşikardi (SVT) 2019 kılavuzu da yer almaktaydı. 2019 kılavuzunda öne çıkan yenilikler, algoritmalar ve tedavi önerilerini sizlerle paylaşıyorum. Kılavuzun tamamına buradan ulaşabilirsiniz.İyi okumalar…
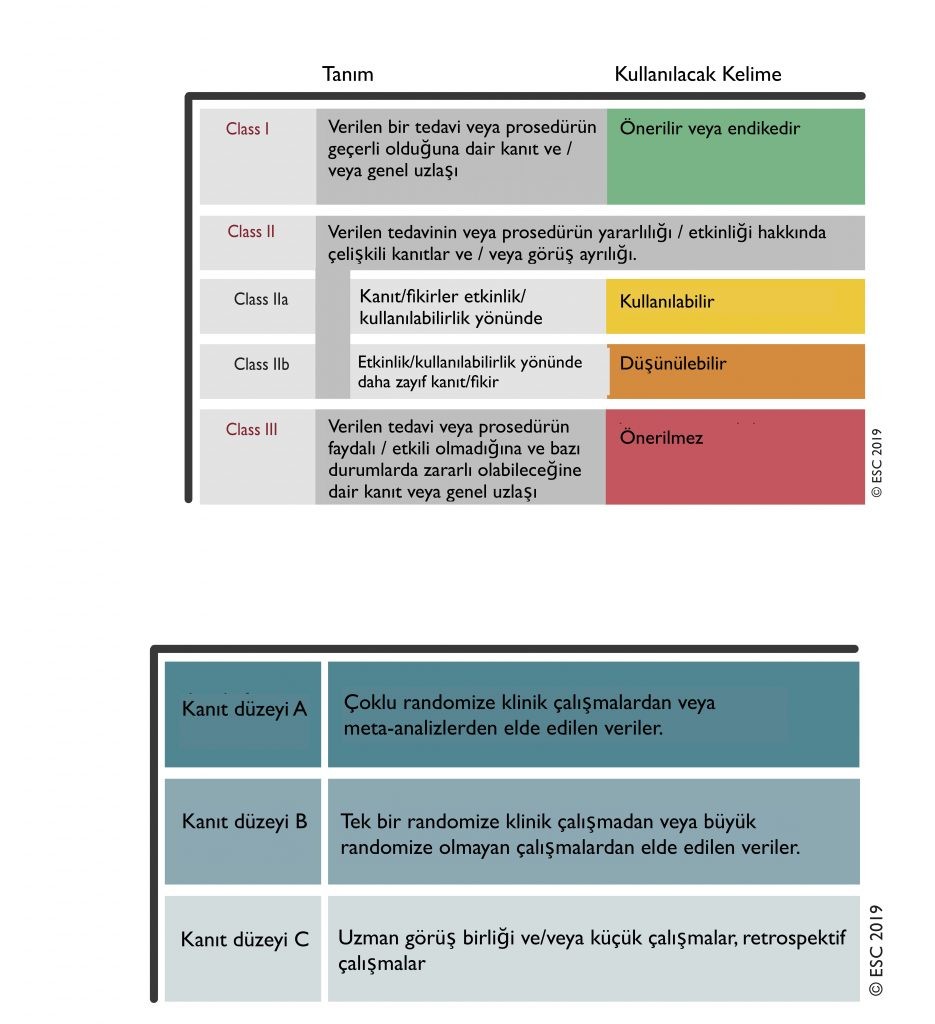
Öneri Düzeyleri
Öncelikle kılavuzun kullandığı öneri düzeylerini hatırlayalım
2019 Kılavuzunda Değişiklikler
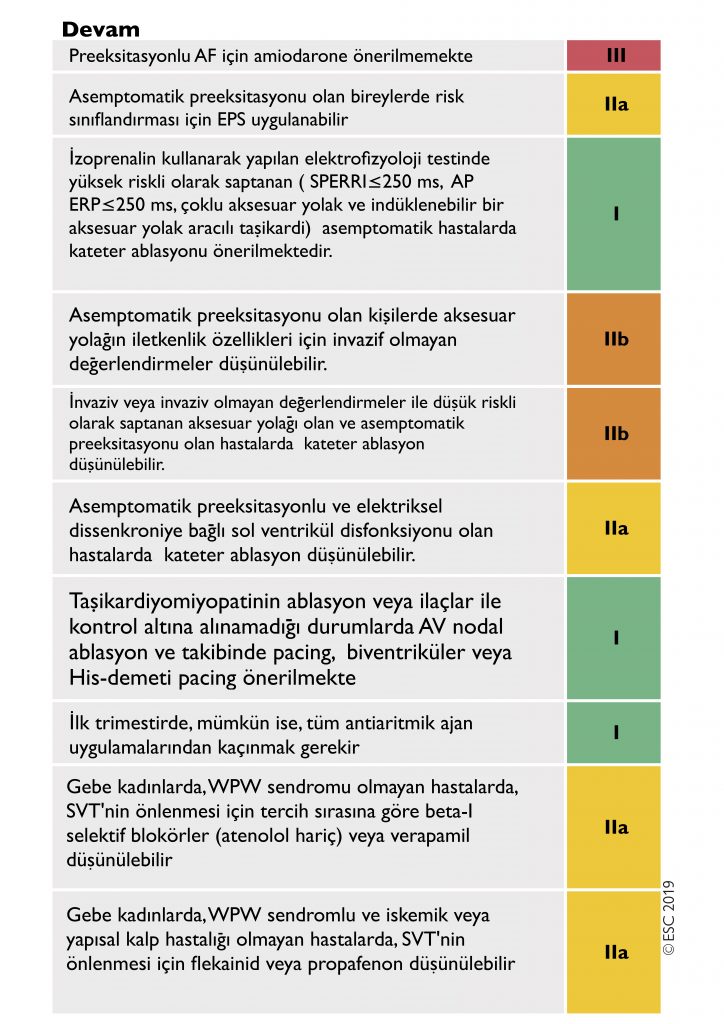
Bizler için kılavuz yapılan ana değişiklikleri başlarken özetlemiş…
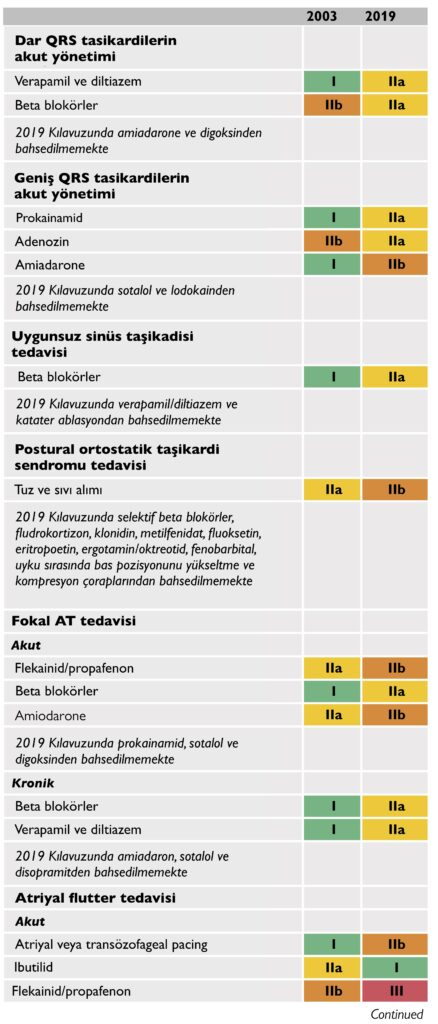
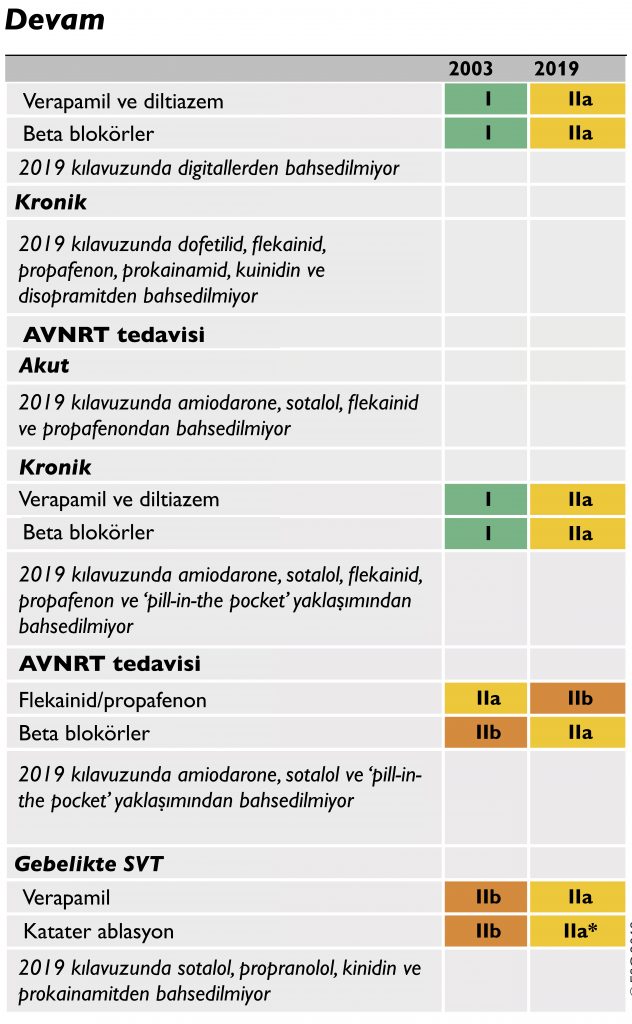
2019 Kılavuzunda Yeni Öneriler

Tanımlar ve Sınıflandırma
SVT terimi; His demeti veya daha yukarısında bulunan dokulardan kaynaklanan taşikardileri ifade eder. SVT klinikte genellikle düzenli, dar veya geniş QRS kompleksi bir ritm olarak karşımıza çıkmakla birlikte, geleneksel olarak, ventriküler taşikardiler ve AF dışında her türlü taşikardiyi tanımlamak için kullanılmıştır. Bu nedenle, esasen supraventriküler bir ritim olmayan ve aksesuar yolak nedenli meydana gelen atrio-ventriküler re-entran taşikardiler de aynı tanımlamaya girmekte.

SVT’nin Elektrofizyolojik Mekanizmaları
Aritmi, pacemarker özelliği olmayan tek bir miyositten veya birbirine yakın bir miyosit kümesinden çıkan anormal uyarılar ile oluşabilir. Bir diğer mekanizma depolarizasyon sonrası tetiklenmelerdir. Tetiklenmiş ve artmış otomasiteden kaynaklanan bu ritimler non- re-entran taşikardiler olarak adlandırılır. Yine normal veya aksesuar bir yolakta oluşan reentry mekanizması da aritmilere neden olabilir.
SVT Epidemiyolojisi
Genel popülasyonda SVT prevalansı 2,25 / 1000 ve insidansı ise yılda 35/100 000 kişi/yıldır. Kadınlarda iki kat, 65 yaş üstü kişilerde ise beş kat daha fazla SVT gelişme riksi vardır. Paroksismal SVT’li hastalar, kardiyovasküler hastalığı olanlara göre daha genç, daha hızlı ritime sahip, daha erken semptom başlangıcı olan ve genellikle ilk tanının acil serviste konulduğu hastalardır.
Özelleşmiş merkezlerde, AVNRT AF’den sonra en sık tedavi edilen aritmdir. Bunları AVRT ve atriyal flutter izler. Kadınlarda AVNRT ve AVRT erkeklere nazaran daha sık görülür. Atriyal flutter ise erkeklerde 2,5 kat daha fazla görülür. Ablasyon sonrası AVNRT rekürrens riski genç kadınlarda daha fazladır.
Genel popülasyonda, yüzey EKG’de WPW paterninin prevalansı etkilenen hastaların birinci derece akrabaları arasında %0,15-0,25 den % 0,55’e yükselmiştir. Ancak her hastada SVT gelişmez, sıklıkla aralıklı preeksitasyonlar görülür. Preeksitasyon görülen kişiler daha genç, ağırlıkla erkek ve daha az komorbiditeye sahip hastalardır.
Klinik Prezantasyon
SVT’nin klinik yansıması değişkendir ve çarpıntı, yorgunluk, sersemlik, göğüste huzursuzluk, dispne ve bilinç değişikliği gibi yakınmalar görülebilir. Belirtilerin süresi ve hastanın başlangıçtaki yaşı önemlidir. Genç yaşta ortaya çıkan AT veya AF’nin ileriki yaşlara kadar devam etmesi nadirdir. Uzun süre devam eden artimi varlığında altta yatan bir re-entran mekanizmadan şüphelenilmelidir. Taşikardiyomiyopati gelişmiş olan hastalarda dispne ve diğer kalp yetmezliği bulguları görülebilir. Sersemlik hissi sık görülürken presenkop ve senkop nadir görülür. Yaşlı hastalarda dolaşım kompanzasyon mekanizmalarının zayıf olması nedeni ile tansiyondaki düşüş hızlı gerçekleşmekte ve baş dönmesi ve presenkop gibi semptomlar daha şiddetli olarak ortaya çıkmakta. Doğrudan SVT’ye bağlı komplikasyonlar nadir görülmekle birlikte özellikle WPW gibi durumlarda ani kardiyak ölümler görülebilir.
İlk Değerlendirme
Detaylı bir öykü ve aile geçmişinin sorgulanması ilk değerlendirmenin en önemli noktalarını oluşturur. Özellikle eski bir EKG kaydı olmayan hastalarda öykü ve aile geçmişi oldukça önemli. Aritminin başlangıcı, süresi, tetikleyen mekanizmalar tanıya ulaşmada önemli ipuçları verebilir. Ani başlangıçlı ve sonlanımlı, pozisyon ile ilişkili ve genellikle anormal olarak algılanmayan taşikardiler re-entran taşikardileri akla getirmeli.
Kılavuzda, tam kan sayımı ve biyokimya profili (BFT, elektrolitler ve tiroid fonksiyon testleri dahil) belirli durumlarda yararlı olabileceği belirtilerek standart olarak önerilmekte. Taşikardi sırasında çekilen bir EKG mutlaka olmalı ve hastalara bu EKG kaydının bir örneğini yanlarında bulundurmaları önerilmeli. Yine istirahat halinde çekilecek 12 derivasyonlu EKG ve bazal ekokardiyografik değerlendirme standart olarak önerilmekte. Anjina tarifleyen veya koroner arter hastalığı için önemli risk faktörleri olan hastalarda miyokardiyal iskemi testi gerekli olabilir. Özellikle kateter ablasyon planlanan hastalarda tanı koymak için genellikle bir elektrofizyolojik çalışma gerekli.

Taşikardilerin Ayırıcı Tanısı
Dar QRS’li (≤120ms) Taşikardiler
Dar QRS’li taşikardiler his demetinin üstünden kaynaklanan aritmilerdir. Bununla birlikte, His demetinin erken aktivasyonu ile, nispeten dar QRS kompleksli (110-140 ms) yüksek septal VT’ler de meydana gelebilir.
Elektrokardiyografik Ayrıcı Tanı: Taşikardi sırasında çekilen EKG tanıya gitmede oldukça önemli olmakla birlikte spesifik tanı koydurmayabilir. Taşikardi sırasında kaydedilen EKG yokluğunda ise, sinüs ritminde kaydedilmiş 12 derrivasyonlu bir EKG, SVT tanısı için yardımcı olabileceği gibi ek patolojiler açısından da incelenmeli. Düzenli paroksismal çarpıntı öyküsü olan bir hastada pre-eksitasyon varlığı AVRT’yi düşündürürken, pre-eksitasyonun olmaması AVRT tanısını dışlamaz.
Prematüre ventriküler kompleksler atipik AVNRT’nin tetikleyicisi olabilirken nadiren tipik AVNRT’yi ve sadece istisnai olarak AT’yi tetikler. Erken atriyal veya ventriküler atımlar ise AVRT’yi tetikleyebilir.
RR mesafesinin düzeni tanıya gitmede önemli katkılar sağlar. Düzensiz taşikardiler; fokal veya multifokal AT, fokal AF ve değişken AV iletimli atriyal flutter ile meydana gelebilir.
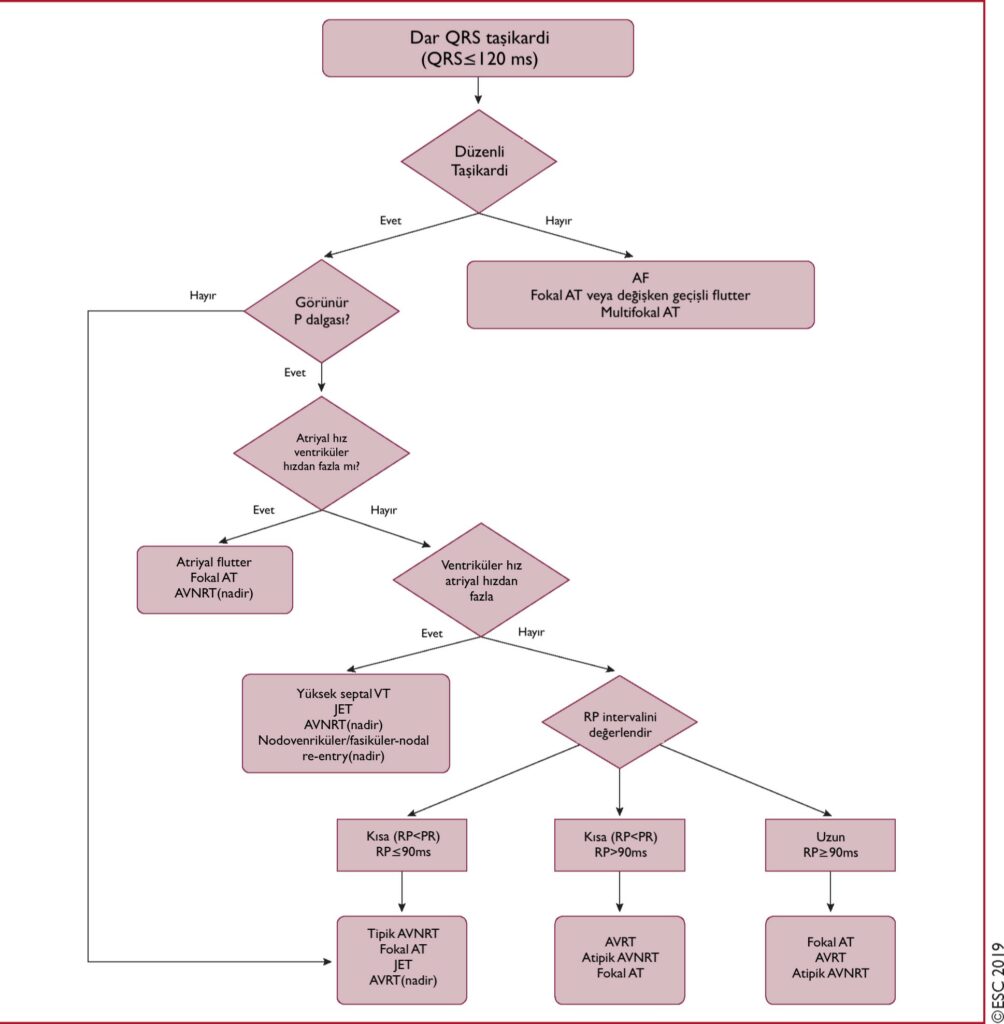
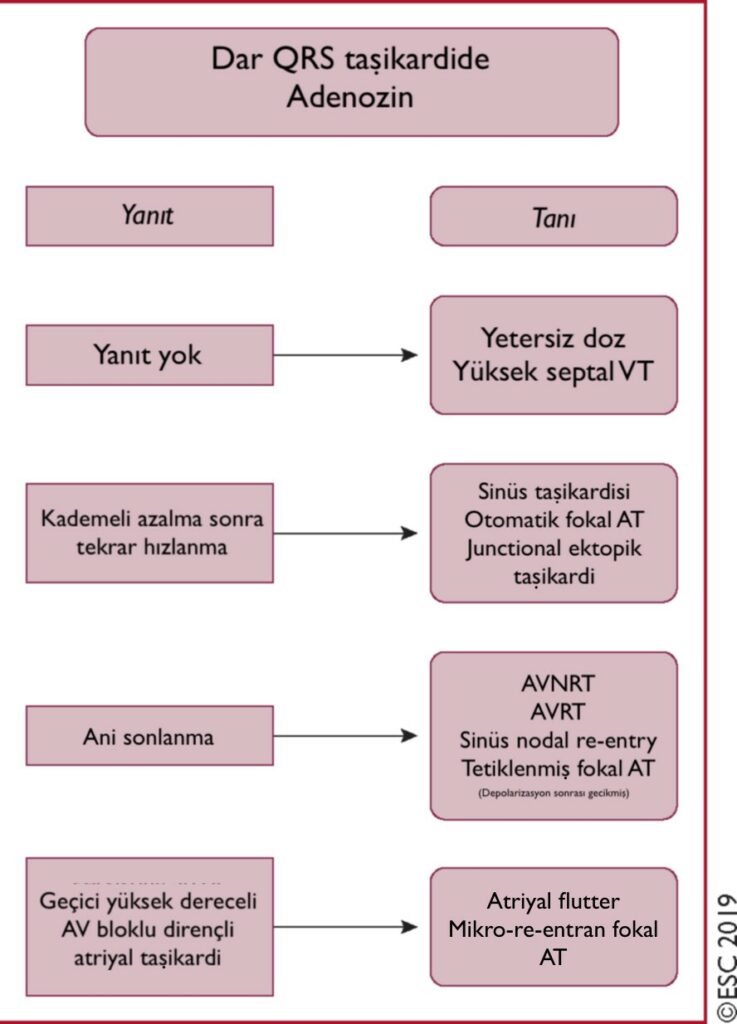
Vagal Manevra ve Adenozin: Vagal manevra ve adenozine hastanın verdiği yanıt, özellikle EKG’nin tanısal olmadığı durumlarda, yol gösterici olabilir. Son QRS kompleksinden sonra aritminin P dalgasıyla sonlanması en sık AVRT ve tipik olarak AVNRT’de görülür. QRS kompleksi ile sonlanma ise genellikle AT’de ve bazen atipik AVNRT’de görülür. Fasiküler VT ise diltiazem duyarlı olmakla birlikte adenozin duyarlı değildir.Çoğu VT, SVT’lerin aksine, karotis sinüs masajına cevap vermez, ancak sol dal kökenli ve karotis sinüs masajıyla sonlandırılan dar QRS’li bir VT olgusu rapor edilmiştir.
Geniş QRS’li (>120ms) Taşikardiler
Geniş QRS’li taşikardilerin; %80 oranında VT, %15 oranında dal bloklu ve %5 oranında ise antegrad iletimli aksesuar yolaklı SVT olduğu bildirilmiş. SVT tedavisinde kullanılan medikal tedavilerin VT hastalarında genellikle zararlı olması nedeni ile aksi ispat edilene kadar ritmin VT olarak kabul edilmesi önerilmekte.
EKG’de SVT den ziyade VT düşündüren bulgular bir tabloda özetlenmiş:

Kesin Tanı Olmadığı Durumlarda Acil Yönetim
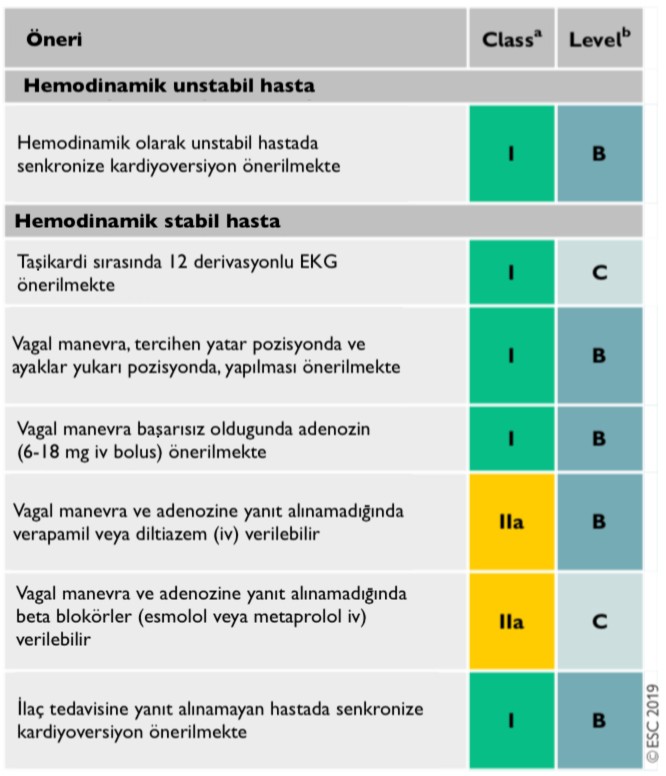
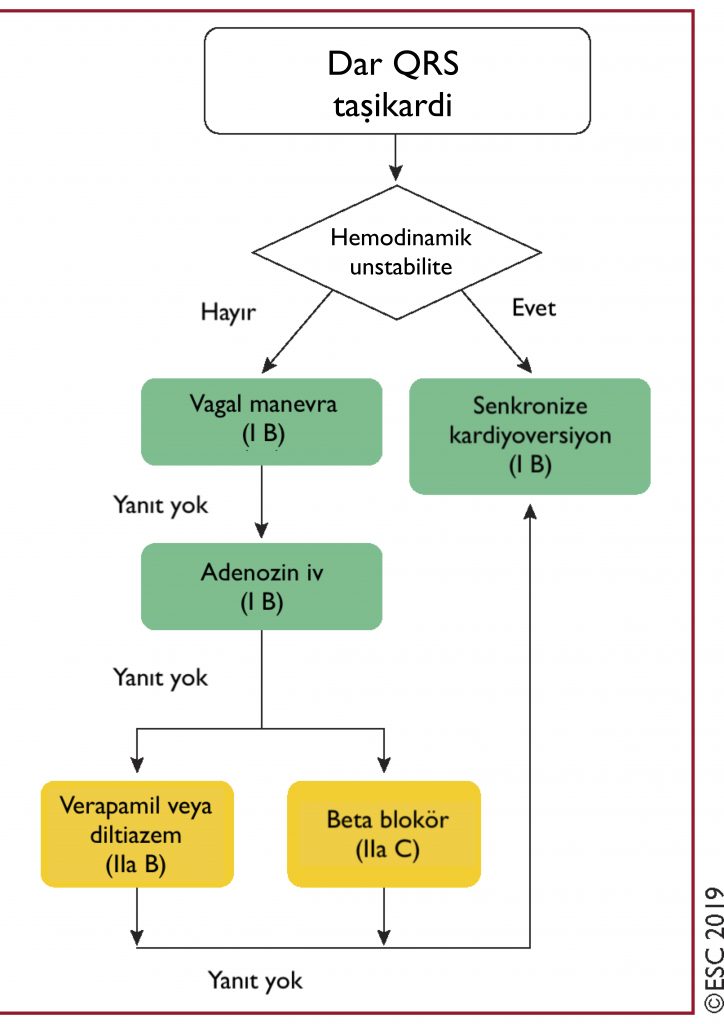
Dar QRS’li (≤120ms) Taşikardi Tedavisinde Öneriler
- Senkronize kardiyoversiyon, dar QRS taşikardisi olan hemodinamik olarak unstabil hastalarda ilk tercih olarak önerilmekte.
- Vagal manevra:
- SVT’yi sonlandırmada etkinliği %19-54 arasında.
- Modifiye valsalva manevrası %43’e karşı %17 daha başarılı bulunmuş.
- Karotis sinüs masajı her zaman tek taraflı olmalı ve 5 sn ile kısıtlanmalı. Geçirilmiş inme veya geçici iskemik inme tanılı hastalarda kaçınılmalı.
- Yüzü soğuk suya batırma, şiddetli öksürüğü teşvik etme veya enjektöre üfleme gibi yöntemler diğer vagal manevralardır.
- Adenozin (6-18 mg IV) ilk tercik ilaçtır.Yarılanma ömrünün çok kısa olması nedeniyle kalbe yakın geniş bir damar yolundan uygulanmalı ve ardından hızlıca SF verilmeli. İlk doz olan 6 mg sonrasında yanıt alınamaz ise 12 mg ek doz yapılmalı. Sonrasında 18 mg’lık ek bir doz hasta özelinde düşünülerek uygulanabilir. Yarı ömrü 20-30 sn olması nedeniyle ilk dozdan 1 dk sonra ikinci doz verilebilir. Geçici dispne, göğüs ağrısı, flushing gibi yan etkiler görülebilir.
- Verapamil veya diltiazemin hastaların %64-98’sinde SVT’yi sonlandırdığı, ancak hipotansiyon riski ile ilişkili olduğu gösterilmiş. Bu ilaçlar hemodinamik olarak unstabil, EF < %40, VT şüphesi olan veya preeksitasyonlu AF saptanan hastalarda kullanılmamalı.
- Esmolol (0,5 mg / kg iv bolus veya 0,05 – 0,3 mg / kg / dk infüzyon) veya metoprolol (2,5 mg boluslar ile iv verilen 2,5-15 mg) gibi kısa etkili beta blokörler taşikardiyi geriletmede sonlandırmadan daha etkilidirler. Dekompanse kalp yetmezliği olan hastalarda kontrendikedir.
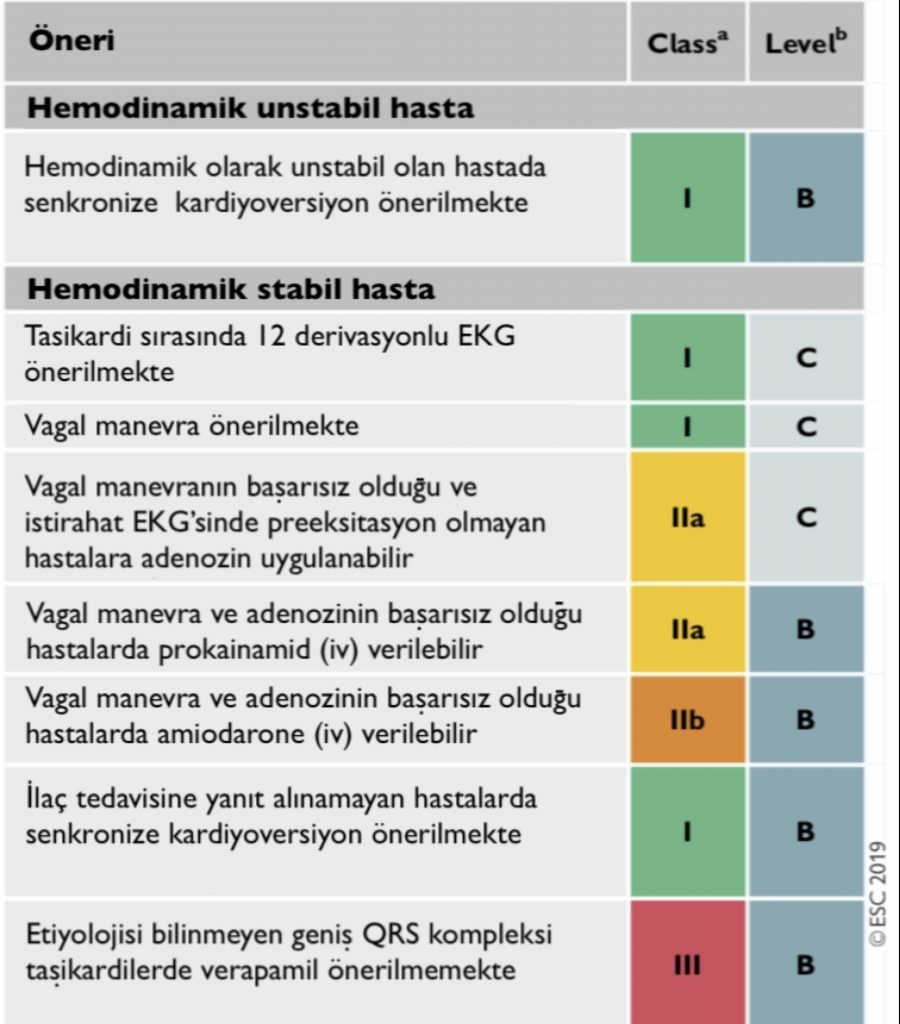
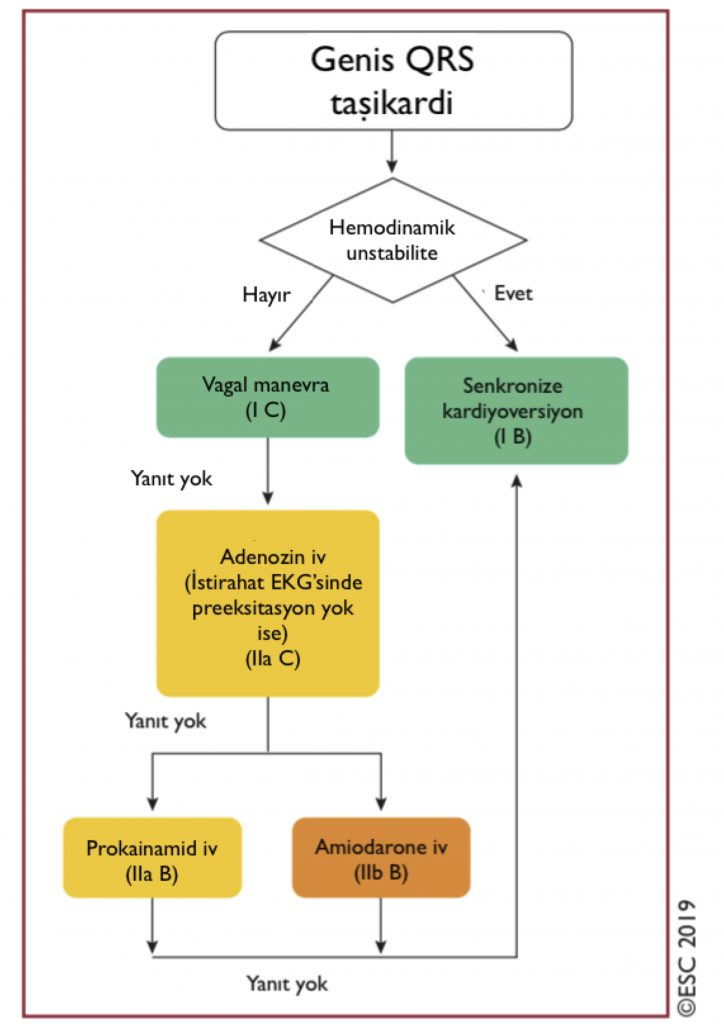
Geniş QRS’li (120ms) Taşikardi Tedavisinde Öneriler
- Senkronize kardiyoversiyon, hipotansiyon, akut bilinç değişikliği, göğüs ağrısı, akut kalp yetmezliği semptomları veya şok belirtileri olan geniş QRS’li taşikardi tedavisi için önerilmekte.
- Vagal manevraya hastanın verdiği yanıt altta yatan aritmi mekanizması hakkında bilgi verebilir.
- SVT’nin teşhisi veya tedavisi için kullanılan bazı ilaçlar (örneğin verapamil), stabil VT’li hastalarda ciddi hemodinamik bozulmaya neden olabilir.
- İstirahat EKG’sinde preeksitasyon saptanan hastalarda adenozin uygulanmasından kaçınılmalı.
- Etiyolojisi bilinmeyen hemodinamik olarak stabil geniş QRS kompleksli taşikardinin farmakolojik olarak sonlandırılması için prokainamid veya amiodaron kullanılabilir.
Spesifik Supraventriküler Taşikardi Tipleri
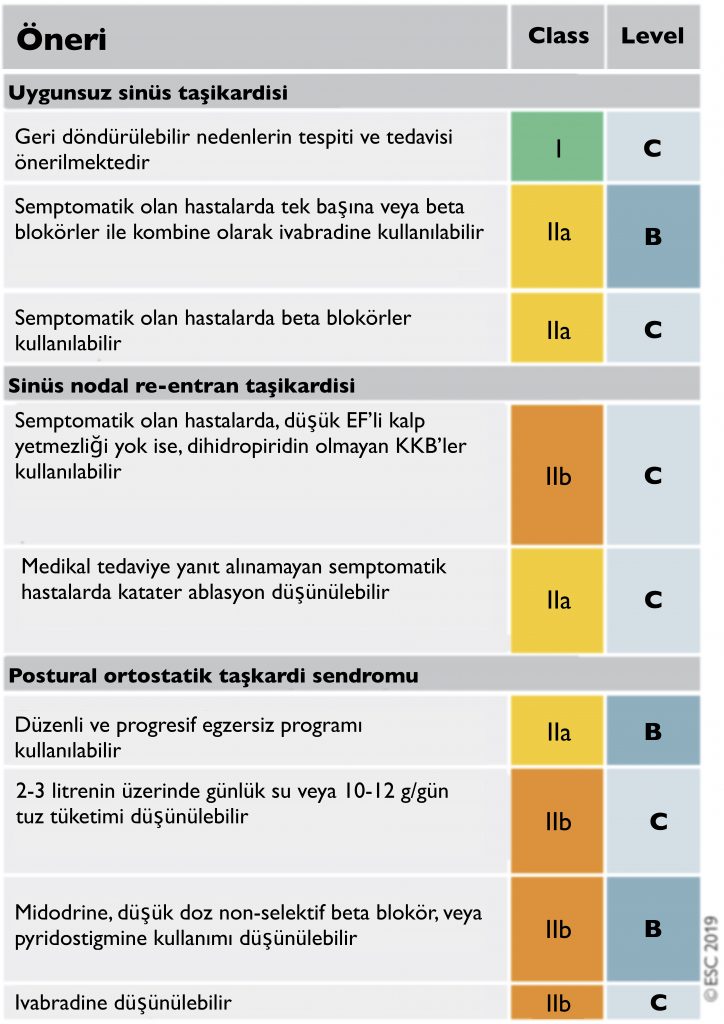
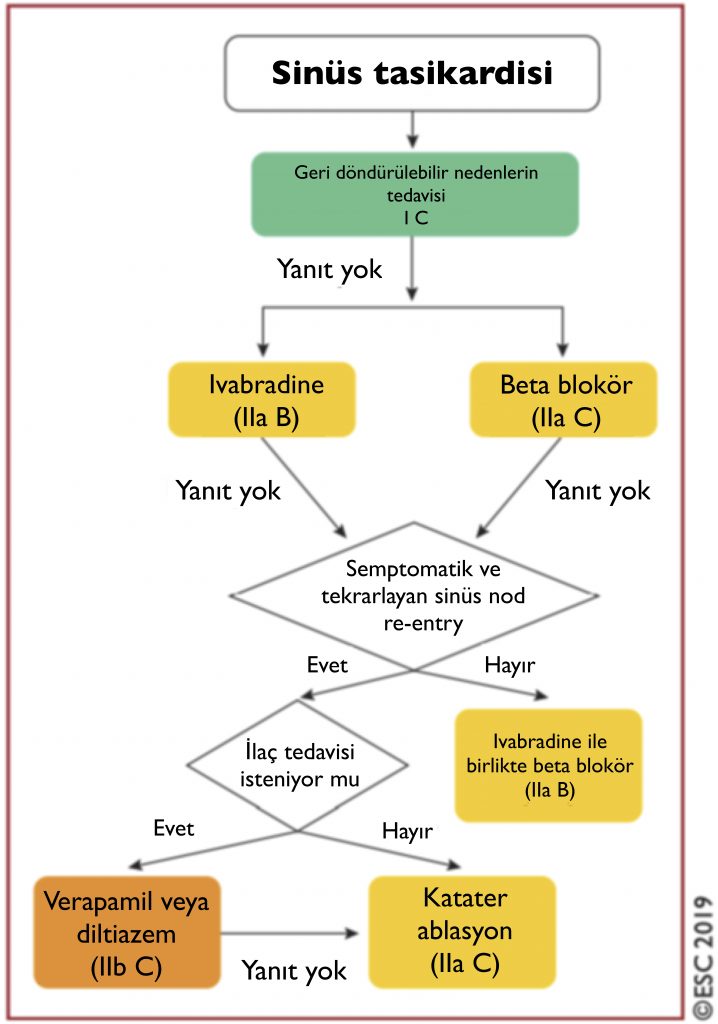
Sinüs Taşikardisi
- Fizyolojik sinüs taşikardisi saptanan hastalarda altta yatan nedeni tedavi etmek gerekir.

- Uygunsuz sinüs taşikardisi (UST), istirahatte veya fiziksel, duygusal, patolojik veya farmakolojik stres düzeyi ile orantılı olmayan minimum aktivite ile ortaya çıkan sinüs taşikardisi olarak tanımlanır. Taşikardi ilişkili kardiyomiyopatiye neden olmaz ve benign seyirlidir.
- UST genellikle asemptomatik olmakla birlikte baş dönmesi, çarpıntı, egzersiz intoleransı gibi yakınmalara neden olabilir. Beta blokörler, ivabradine ve dihidropiridin olmayan KKB’leri semptomları gidermek için kullanılabilir fakat bu konudaki kanıtlar henüz yeterli değil.
Fokal Atriyal Taşikardi Tedavi Önerileri
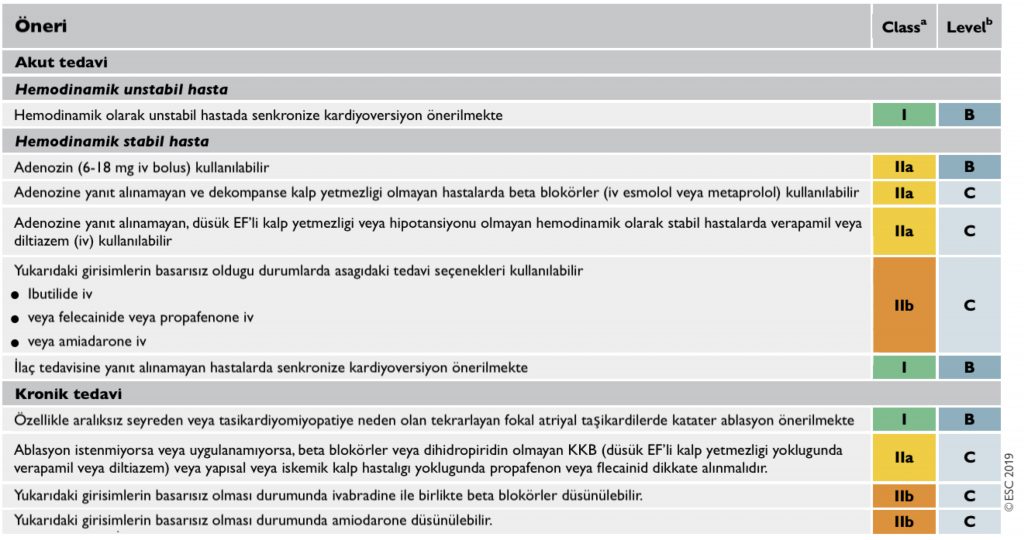
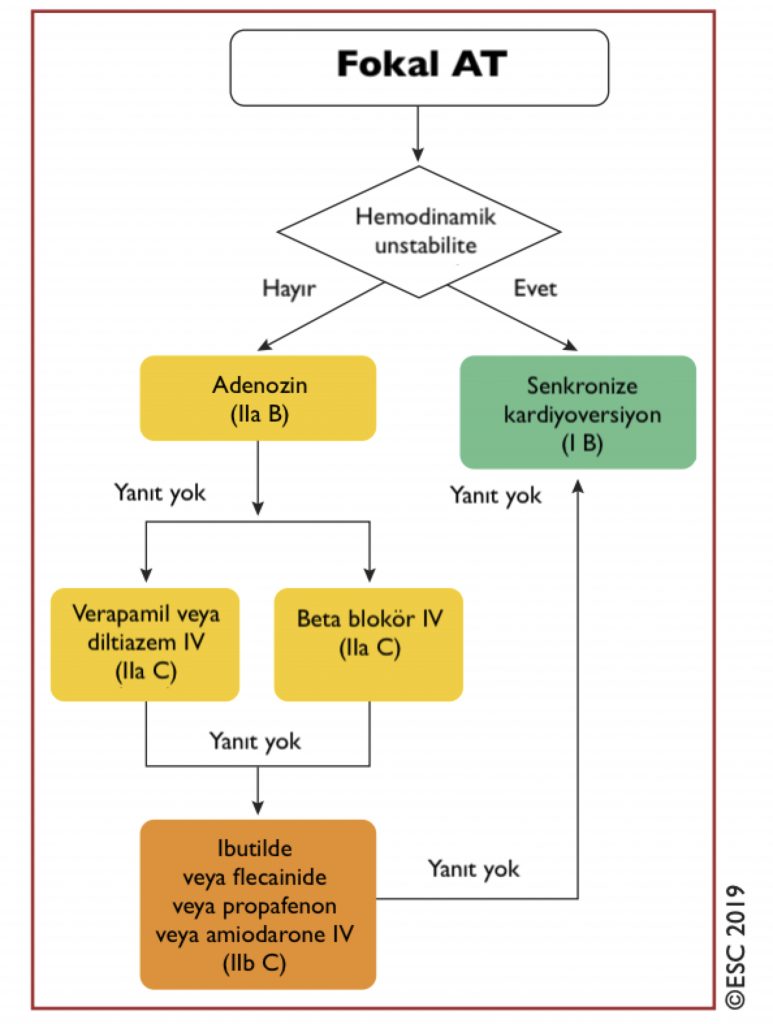
Makro-reentran Atriyal Taşikardiler
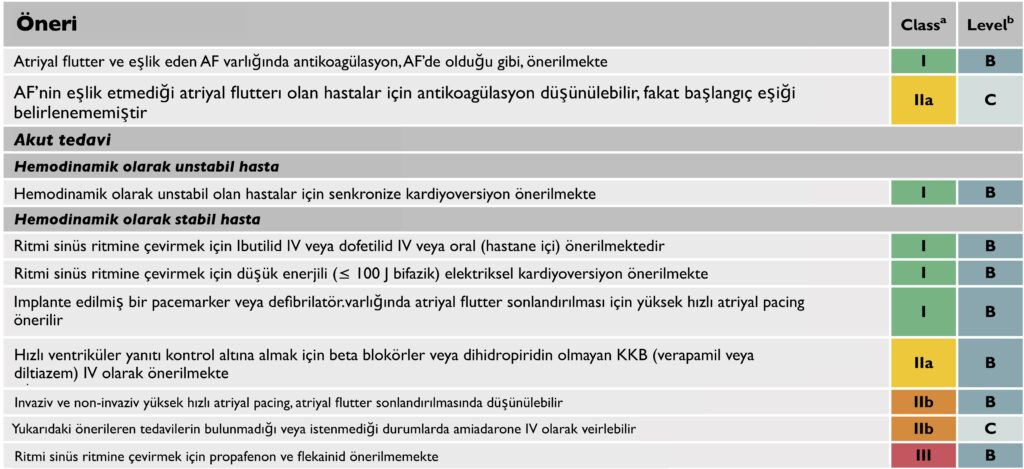
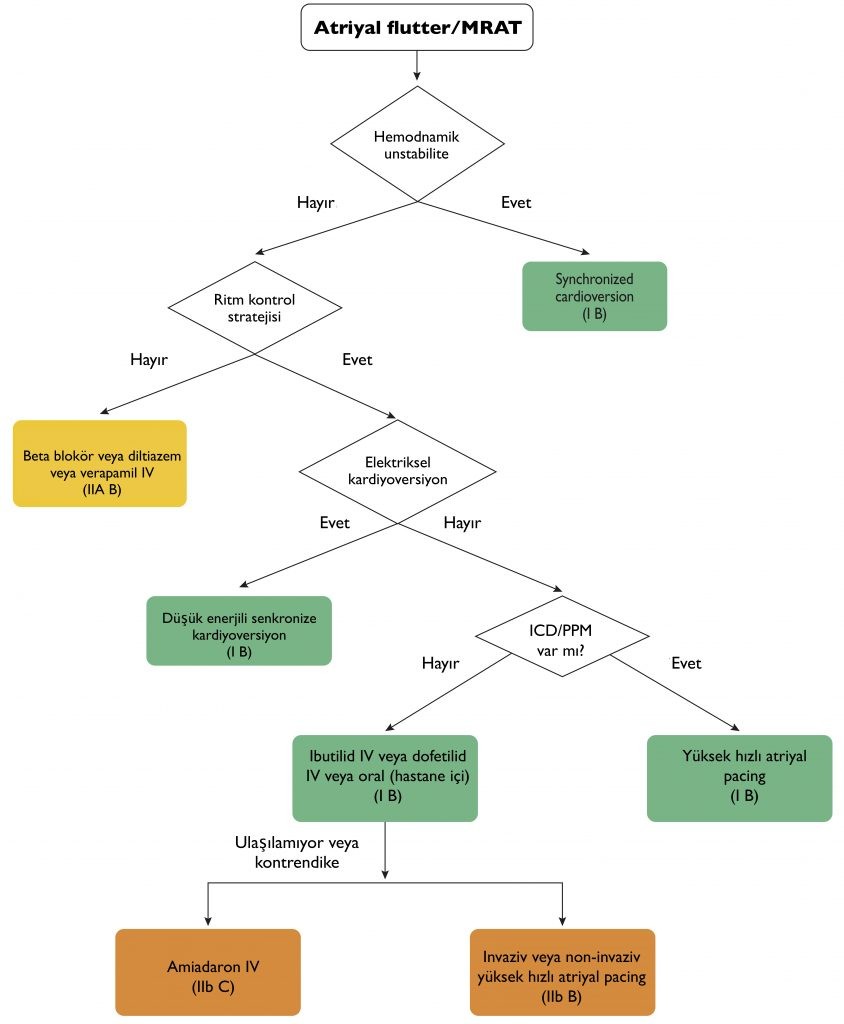
- Kavotriküspid istmus–bağımlı atriyal flutter: Triküspid annulusundan doğan, kavotriküspid istmusdan geçen makro-reentran bir aktivasyon söz konusudur. Bu aktivasyon dizisi, EKG’de, tipik atriyal flutterda inferior derivasyonlarda negatif, V1 de ise pozitif görünen; ters tipik atriyal flutterda ise tam tersi olarak inferiorda pozitif VI de negatif görünen bir “testere dişi” fluttter dalgası ile sonuçlanır. Atriyal fibrilasyon ile birliktelik sıktır.
- Kavotriküspid olmayan istmus–bağımlı atriyal flutter: Kavotriküspid istmusu içermeyen makroreentran atriyal taşikardi. EKG’de tipik özelliklerin görülmediği atipik atriyal flutter dalgalarını tanımlar.
- Tedavide ilk basamak hız kısıtlamak olmakla birlikte genellikle AF’ye göre bu daha zordur.
- AV nod baskılayıcı ajanlar (Beta blokör, KKB, digoksin, amiodarone) yararlı olabilir. Bu hastalarda kardiyoversiyon gerekebileceği de unutulmamalı.
- AV nod baskılayıcı ajanların etkisiz olduğu durumlarda saf sınıf III antiaritmik ilaçlar olan dofetilide ve ibutilide IV olarak (dofetilide oral seçeneği de mevcut) verilebilir.
- Adenozin atriyal flutterda bir tedavi seçeneği değil. Fakat özellikle 2:1 bloklu ritmlerde tanı atlanabilir. Adenozin uygulaması sonrası blok derecesinin artmasıyla tipik EKG görünümü açığa çıkabilir. Bu nedenle kılavuzda sadece tanı koyma ihtiyacı varlığında ve resüsitatif ekipmanlar hazırda bulundurularak uygulanabileceği belirtilmiş.
- Atriyal flutterın tek başına emboli riskini arttırdığına 2019 kılavuzunda vurgu yapılmış. Fakat eldeki veriler genellikle eşlik eden atriyal fibrilasyon varlığında elde edildiği için fluttera özel bir risk sınıflaması yapmanın mümkün olmadığına değinilmiş.CHA2DS2-VASc skoru atriyal fibrilasyonda olduğu gibi kullanılabilir. Fakat ariyal fibrilasyonda olduğu gibi net bir tedavi eşiği belirtilmemiş.
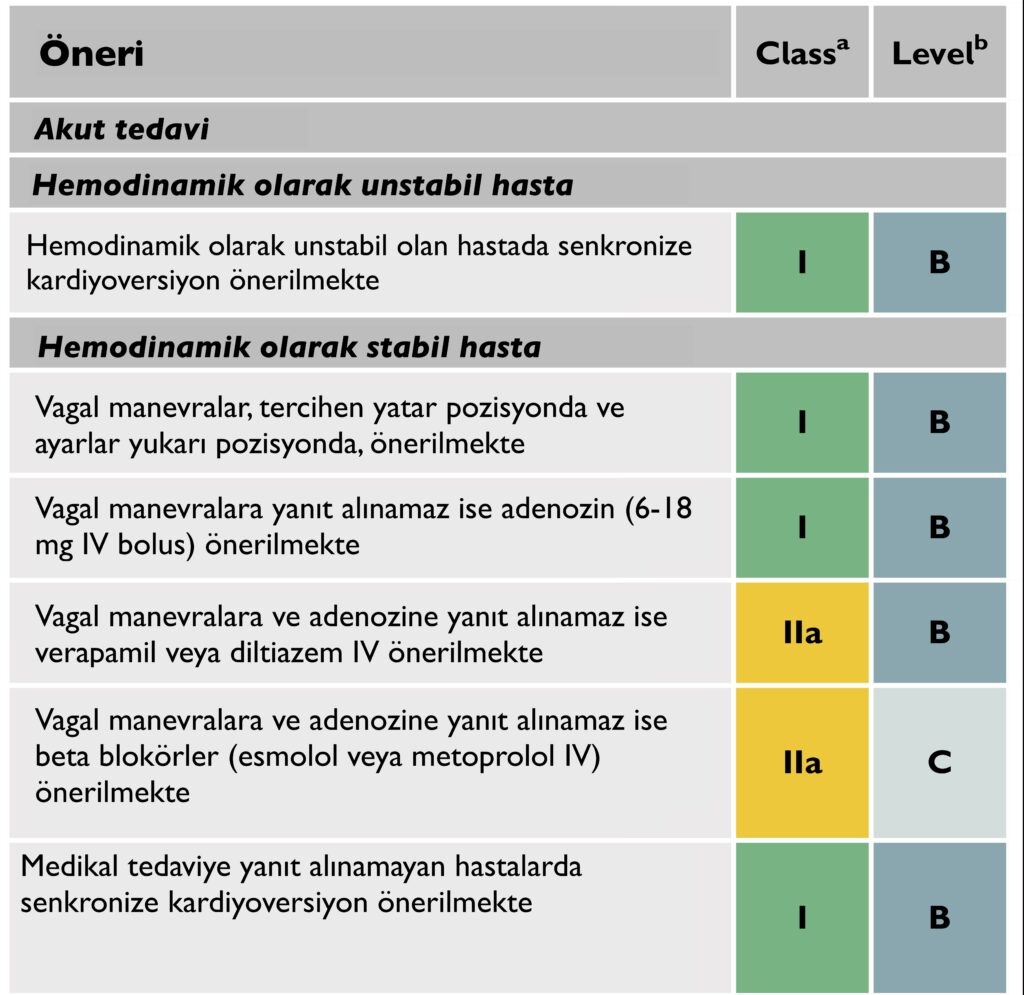
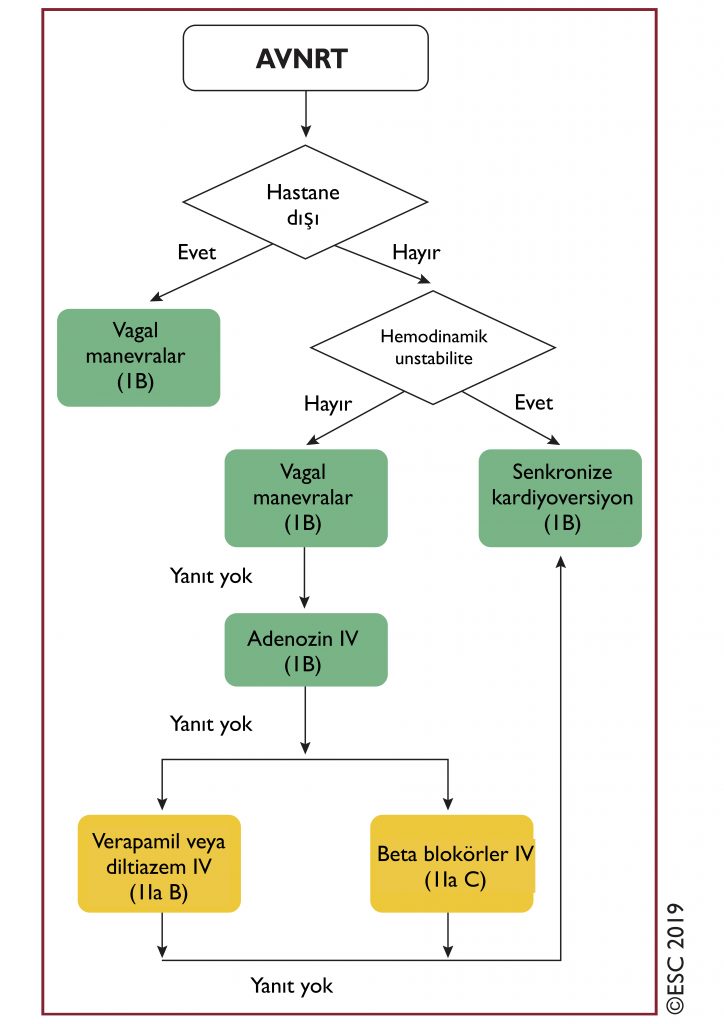
Atriyoventriküler Nodal Re-entran Taşikardi (AVNRT)
- AVNRT’nin tipik formunda (ayrıca yavaş hızlı AVNRT olarak da adlandırılır), retrograd P dalgaları sürekli olarak QRS ile ilişkilidir ve çoğu durumda, QRS kompleksinden ayırt edilemez ya da çok yakındır. Bu nednele, P dalgaları ya QRS kompleksi tarafından maskelenir ya da sinüs ritmi sırasında görülemeyen küçük bir terminal P dalgası olarak görülür.
- AVNRT’nin atipik formunda, P dalgaları QRS’den önce açıkça görülebilir ve II, III, aVF ve V6’da negatif, V1’de pozitiftir.
Atriyoventriküler Aritmiler
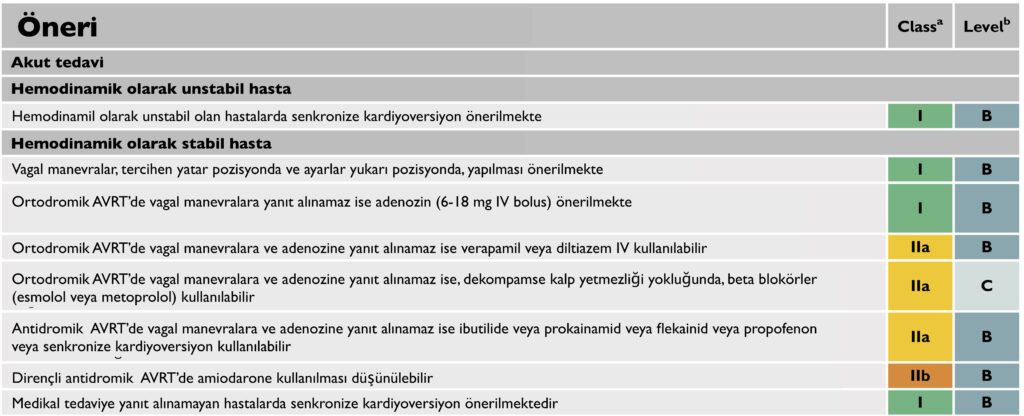
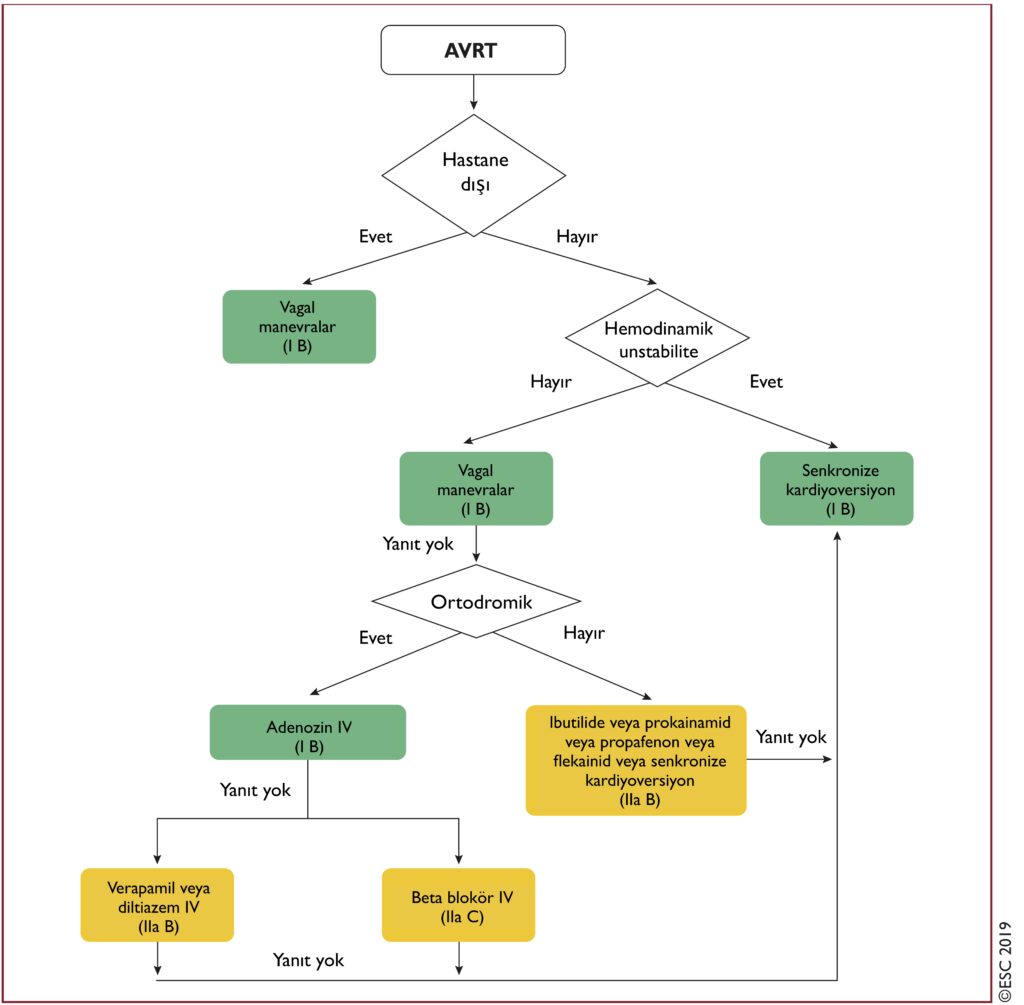
- Aksesuar Yolak(AY): AY’ler, fizyolojik iletim sistemini atlayan ve doğrudan atriyal ve ventriküler miyokardiyumu birbirine bağlayan yolaklardır. AVRT, AY ile ilişkili en sık görülen aritmidir.
- WPW Sendromu:Aşikar bir aksesuar yolak ile birlikte tekrarlayan taşikardi atakları görülür. İstirahatEKG’sinde kısa bir PR aralığı, QRS kompleksinde ‘delta dalgası’, geniş bir QRS kompleksi görülür.
- Ortodromik AVRT: Ortodromik AVRT, AVRT’lerin>% 90’ını ve uzamış tüm SVT’lerin % 20 – 30’unu oluşturur. Hız 150-220 atım/dk aralığındadır. PR aralığı sabit, QRS kompleksi genellikle dar ya da varolan dal bloğu/aberran iletiye bağlı geniştir. Genellikle 40 yaş altı görülür.
- Antidromik AVRT: WPW sendromlu hastaların% 3-8’inde görülür. Hız genellikle 200-300 atım/dakika. Aksesuar yolak nedeniyle geniş QRS kompleksleri görülür.
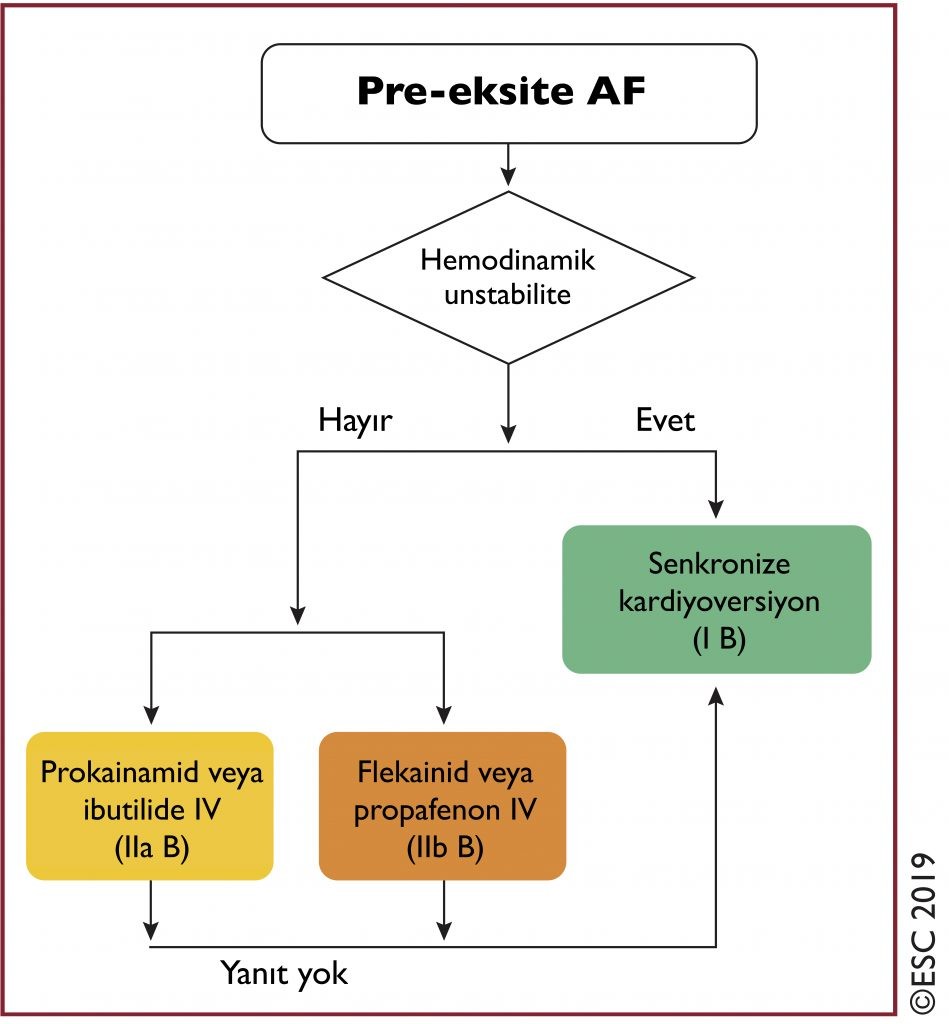
- Pre-eksite AF: WPW’li hastaların% 50’sinde paroksismal AF bulunmuş. Kısa anterograd refrakter periyodu olan hızlı ventriküler yanıtlı pre-eksite AF, WPW sendromlu hastalarda potansiyel olarak VF’ye yol açabileceğindenyaşamı tehdit edici bir aritmidir.
AVRT tedavi önerileri:
Pre-eksite AF tedavi önerileri:

Gebelerde SVT tedavi önerileri

Anahtar Mesajlar
- SVT sadece gençlere özgü bir aritmi değildir.
- Vagal manevralar ve adenozin, SVT’nin akut tedavisi için tercih edilen tedavi yöntemleridir ve ayrıca tanı için de yararlı bilgiler sağlayabilir.
- Verapamil, etiyolojisi bilinmeyen geniş QRS kompleksi taşikardilerde önerilmemektedir.
- İvabradine endike olduğu durumlarda bir beta blokör ile birlikte kullanmayı düşünün.
- Tüm re-entran ve multi fokal aritmilerde, potansiyel riskleri ve yararları ayrıntılı olarak belirledikten sonra, kateter ablasyon ilk seçenek olarak önerilmelidir.
- Atriyal cerrahiyi takiben makro reentran taşikardisi olan hastalar, ablasyon için uzmanlaşmış merkezlere yönlendirilmelidir.
- Tipik veya atipik olan AVNRT’de, neredeyse hiç AV blok riski olmadan ablasyon yapılabilir.
- SVT’li hastalarda sotalol kullanmayın.
- LBBB veya iskemik/yapısal kalp hastalığı olan hastalarda flekainid veya propafenon kullanmayın.
- Amiodaronu pre-eksite AF’de kullanmayın.
- Asemptomatik pre-eksitasyonu olan beş hastadan biri, takiplerinde aksesuar yolak ile ilişkili bir aritmi geliştirecektir.
- Asemptomatik pre-eksitasyonu olan bir hastada kardiyak arrest / ventriküler fibrilasyon riski yıllık 1000 kişide 2,4’tür.
- Non-invaziv tarama, asemptomatik pre-eksitasyonu olan hastaların risk sınıflandırması için kullanılabilir, ancak prediktif değeri düşüktür.
- EPS ile invazif değerlendirme, yüksek riskli meslekleri olan veya rekabetçi sporlar ile uğraşan, asemptomatik pre-eksitasyonu olan hastalarda tavsiye edilir.
- Hastada, EPS ile değerlendirme sonucunda, “yüksek riskli” aksesuar yolak saptanırsa kateter ablasyon yapılmalı.
- Mümkünse, gebeliğin ilk üç ayında tüm antiaritmik ilaçlardan kaçının. Beta-bloker gerekliyse, sadece beta-1 seçici ajanları kullanın (ancak atenolol kullanmayın).
- Hamilelik sırasında ablasyon gerekirse, floroskopik olmayan haritalama kullanın.
- Sol ventrikül fonksiyonları gerilemiş SVT hastalarında taşikardiyomiyopatiyi düşünün.
- SVT’ye bağlı gelişen taşikardiyomiyopatide tedavi ablasyondur. SVT’nin durdurulmaması durumunda, AV nodal ablasyonu takip eden biventriküler veya His-bundle pacing (“ablate and pace”) düşünülmelidir.



2 Yorumlar
Elinize sağlık hocam