Merhaba arkadaşlar. Emergency Medicine Clinics of North America, dergilerinin en son sayısını tamamen travma yönetimine ayırmış, sizlerle paylaşacağım konu da bu yazı dizisinin bir parçası olan travma hastalarında havayolu yönetimi olacak. Bu makalenin orijinaline buradan ulaşabilirsiniz.1
Bu konu başlığı altında da travma hastalarındaki havayolu yönetiminden bahsedeceğim. Travma hastasında havayolu yönetimi, endotrakeal tüpün yerleştirilmesinin ötesinde, sayısız benzersiz zorluklar sunar ve nasıl sonlanacağı bizlerin bu zorlukları öngörme yeteneğine bağlıdır. Yazıda travmatik beyin hasarı, şüpheli servikal omurga yaralanması, kontamine havayolu, maksillofasiyal travma, travmatize olmuş havayolu benzeri özel koşullar ile başvuran hastaların havayolu yönetim stratejilerinden bahsedilecektir. Ayrıca travma hastalarının bakımındaki potansiyel anatomik ve fizyolojik zorlukları göz önüne alan bir yaklaşım sunulmuştur.
Biz acilcilerin herhangi bir konuya giriş yapmak için en sevdiğimiz ve vazgeçilmez olan cümlesi; hastanın ABC sini koruma altına almaktır. Resüsitasyonun ilk basamağı olarak bahsettiğimiz ABC, hastaların hipoksemi ve hipotansiyonun düzeltilmesi sonucunda morbiditeyi ve mortaliteyi azalttığı varsayımından doğmuştur. Ciddi şekilde yaralanan veya politravması olan hastalar için definitif bakım, farklı ortamlarda ileri havayolu yönetimi becerisini içerir; bu oran acil servisteki travma hastaları için %20 ila %30 arasındadır. Travma hastasında havayolu yönetiminin başarılı olup olmayacağı, bizlerin zorluğu öngörme, tahmin etme ve bununla birlikte güvenli ve yürütülebilir bir plana sahip olma gibi özelliklere bağlı olarak değişir.
Erken definitif havayolu yönetimi hayat kurtarıyor mu?
Hastane öncesi bakımdan hastane içi bakıma kadar ki geçen basamaklarda önemli gelişmeler olmasına rağmen, travma kaynaklı erken mortalite düzeyleri değişmeden kalmıştır. Hastane öncesi travma yönetiminde “al ve götür” yaklaşımına karşı “kal ve müdahale et” yaklaşımı, 1980’lerin başından beri tartışma konusu olmuştur. Havayolu yönetimine özgü olarak, ileri havayolu yönetiminin hastane öncesi ortamda travma merkezine transfer edilmesini geciktirmeden yapılabileceği iddiasını destekleyen kanıtlar vardır. Güncel veriler, ileri havayolu yönetiminin deneyimli ve eğitimli ATT/Paramedikler tarafından gerçekleştirildiğinde, mortalitede belirgin bir düşüş ile ilişkili olduğunu düşündürmektedir. Bunun tersine hastane öncesi havayolu yönetiminin bazı durumlarda travma hastalarında mortaliteyi arttırabileceğine dair büyüyen kanıt topluluğu da bulunmaktadır.
Görünüşte çelişkili olan bu veriler nasıl bağdaştırılabilir? Hastane öncesi travma hastaları için endotrakeal entübasyon (ETE) zararlı mıdır? Cevap, net bir şekilde “duruma bağlı (hasta popülasyonun çeşitliliği, farklı havayolu algoritmaları, işlemi uygulayan kişilerin deneyim farklılığı)” olarak verilebilir.
Belki de prosedür odaklı yönetim tekniğinin “tüpün yerleştirilmesi” zorunluluğuna itmesi, dikkatimizi dağıtarak oksijen sunumunun fizyolojik ilkelerinden uzaklaşmaktadır. Travma resüsitasyonundaki ABC öncelikleri ” kanamanın durdurulması, perfüzyonun sürdürülmesi, ve oksijen sağlanması” şeklindedir. Çene itme manevrası, geçici balon-valf maskesi (BVM) ile ventilasyon, supraglottik havayolu cihazının yerleştirilmesi veya endotrakeal entübasyon gibi çeşitli hayat kurtarıcı oksijenasyon manevraları vardır. İleri havayolu, mutlaka daha iyidir anlamına gelmez.
Travma ve zorlu havayolu
“Zor havayolu”, laringoskop ile entübasyon, BVM ile ventilasyon, supraglottik cihazlar ile ventilasyon, veya boyun önü havayolu erişimi (front of neck airway -FONA- access) işlemleri sırasındaki zorluk olarak tanımlanmaktadır.
Anatomik belirteçler genel olarak havayolu yönetiminde zorluğun zayıf belirleyicileridir, zor entübasyonların % 90’ının beklenmedik bir şekilde olması, genellikle öngörülemeyen olanı öngörmeye çalışmanın değeri hakkında tartışmaya neden olur. Travmanın patofizyolojisi, bu duruma artı bir zorluk ve karmaşıklık katar (Tablo 1).
| Zor Havayolu | Travma İlişkili Zorluk | Yaklaşım |
| Zor laringoskopi ve entübasyon | ||
| Sınırlı ağız açma / çene yer değiştirmesi | Boyunluk / Uygunsuz MILS | Açık boyunluk / kulaklık tipi MILS |
| Pozisyon verilememesi | MILS | ELM / buji / VL |
| Kan / kusmuk | Yüz yaralanmaları / Dolu mide – Gecikmiş gastrik boşalma | 2 vakum / SALAD yaklaşımı
FONA |
| Penetran veya künt boyun travması | Kesintiye uğramış veya bozulmuş havayolu | Bilinci açık hastada primer FIE / RSI uygun değilse VL yardımlı FIE |
| Zor Supraglottik Cihaz Kullanımı | ||
| Kan / Kusmuk | Yüz yaralanmaları / dolu mide – gecikmiş gastrik boşaltma | 2 vakum / SALAD yaklaşımı
FONA |
| Penetran veya künt boyun travması | Kesintiye uğramış veya bozulmuş havayolu | Doğrudan görselleştirilmiş FIE / FONA, aşağı trakeotomi |
| FONA | ||
| Penetran veya künt boyun travması | Kesintiye uğramış veya bozulmuş havayolu
KTM’na ulaşılamaz veya KTM’da veya altında zedelenme |
Aşağı düzeyden trakeostomi |
| Kısaltmalar: BVM, balon-valf maske; KTM, krikotiroid membran; ELM, eksternal laringeal manipülasyon; FIE, fleksible endoskopik entübasyon; FONA, boyun önü havayolu; MILS, manüel inline (eliçi) sabitleme; PPV, kısmi basınçlı ventilasyon; RSI, hızlı seri entübasyon; SALAD, vakum yardımlı laringoskopi ile havayolu dekontaminasyonu; SGH, supraglotik havayolu; VL, video laringoskop. | ||
“Fizyolojik zor havayolu”, havayolu yönetiminin sonucunu etkileyebilecek atomik-olmayan hasta ilişkili faktörleri tanımlamak için kullanılır. Düzeltilmemiş hipoksemi, hipokapni ve hipotansiyon, entübasyon sürecinde yıkıcı sonuçlar doğurabilir. Tüm travma hastalarının anatomik ve fizyolojik faktörlerinin dikkate alınması, planlanması ve ideal olarak havayolu planının bir parçası olarak düzeltilmesi gerekir.
Hem endotrakeal entübasyonda hem de kurtarıcı oksijenasyonun (balon-valf maske veya supraglottik havayolu cihazı ile ventilasyonu) zor olacağı tahmin edilen hastalarda, mevcut havayolu algoritmalarının çoğu hastanın prosedür boyunca spontan solunumunu sürdürdüğü “uyanık (alert)” bir entübasyon yaklaşımını önermektedir.
Travma hastalarının havayolu yönetiminde zorluklarla karşılaşılabileceğini bilmek ve nedenini anlamak, acil durum planlamasının geliştirilmesinde lojistik ve zihinsel egzersizleri yönlendirmede yardımcı olabilir. Yardım çağrısı daima hasta odaklı bir önlem olarak görülmelidir; müdahale eden kişinin zayıflığının belirtisi değildir.
Hava yolu yönetimi travma senaryoları
Kafa travmalı hasta
Travmatik beyin hasarı, travma hastalarındaki mortalitenin en sık nedenidir. Bu hasta grubunda havayolu yönetimi çoğunlukla havayolunu koruma altına almak için yapılır. Acil entübasyonlarda; entübasyon esnasında desatürasyon, hipokapni ve hipotansiyon sıklığı göz önüne alındığında, havayolunun güvence altına alınması için yapılan endotrakeal entübasyonun faydası ve travmatik beyin hasarı olanlarda morbidite ve mortaliteyi arttırdığı bilinen fizyolojik yan etkilerin ortaya çıkma riski, kısacası yararları ve zararları, düşünülüp tartılmalıdır. Havayolunun korunması amacıyla entübasyon yapıldığında, genellikle daha az zaman duyarlıdır ve acele edilmemelidir. Her önlem, önce preoksijenasyon ve resüsitasyon olacak şekilde alınmalıdır.
Kafa travması sonucunda oluşan apne derhal müdahale gerektirir. Travmatik beyin hasarında apne oluşturabilecek 3 mekanizma vardır:
- Ciddi ve katastrofik beyin hasarı
- Çarpışma sonrası beyin apnesi (Impact Brain Apnea -IBA-)
- Bilinç kaybı ile oluşan fonksiyonel hava yolu obstrüksiyonu
Ciddi veya katastrofik beyin hasarı genellikle yaşamla bağdaşmaz ve erken ölümle ilişkilidir. Buna karşılık, IBA ve fonksiyonel hava yolu obstrüksiyonu, kısa havalandırma desteği olsun veya olmasın, basit hava yolu açma manevraları ile düzeltilebilir. Kafa travmasına bağlı IBA, beyinde belirgin parankimal yaralanma olmaksızın birincil solunum arrestine neden olur. Fonksiyonel hava yolu obstrüksiyonu olan kafa travmalı hastaların aksine, IBA’lı hastalar basit hava yolu açma manevralarına tek başlarına tepki göstermezler ve bu hastalarda ikincil hipoksik hasarları önlemek için kısa bir havalandırma desteği gerekebilir. Uygun tedavi ile prognoz genellikle iyidir.
Travmatik Beyin Hasarı olan Hastaların Havayolu Yönetiminden İnciler
|
Servikal Omurga Yaralanmalarından Şüphelenilen Hastalarda Havayolu Yönetimi
Aksi kanıtlanana kadar, travma resüsitasyonunda hastanın anstabil servikal yaralanması varmış gibi müdahale edilir. Hastane öncesi ortamda travma hastaları, çoğunlukla servikal kolar takılırak ve rijit sırt tahtasına sabitlenerek güvence altına alınır. Uzun zamandır devam eden bir alışkanlık olsa da, servikal kolar ve immobilzasyonun sekonder omurilik hasarını önlediği fikrini destekleyen çok sınırlı sayıda kanıt bulunmaktadır. Servikal omurga yaralanması insidansı düşük olmasına rağmen (genel travma hastalarının %2’sinde, kafa ve yüz travma hastalarının %6-8’inde), bizler genellikle travma hastalarında entübasyonun sekonder servikal omurilik yaralanmasına neden olabileceği konusunda derin bir endişe içinde çalışırız ve bu durum travma hastalarının havayolu yönetimindeki zorlukların en sık nedenlerinden biri haline gelmektedir.
Sıkça üzerinde çalışılan konu, havayolu manipülasyonunun neden olduğu servikal omurganın translasyonel ve açısal hareket miktarıdır. Omurganın hareket miktarı, kullanılan havayolu tekniğine bağlı olarak değişkenlik gösterse de, bunun klinik sonuçlarda önemli bir farklılığa neden olup olmadığı belli değildir. Anstabil servikal omurga yaralanmasına ait kadavra araştırmalarında, hem direk laringoskop (DL) hem de indirek laringoskop ile meydana gelen hareket, sağlam omurgalarda gözlenen fizyolojik değerleri aşmamaktadır. Dikkatli olunması gerekliliğine rağmen, bilinen servikal omurga yaralanması olan hastalarda bile sekonder nörolojik kötüye gitme nadirdir, bildirilen insidansı %0.03’tür.
Omurga yaralanması şüphesi olan hastalar genellikle tam supin pozisyondadır ve hastaya DL için uygun pozisyon verilmesini engellemektedir. Manuel inline stabilizasyon (manuel eliçi sabitleme -MILS-), vakaların %50’sinde DL ile elde edilen görüntüyü kötüleştirir. Laringoskop ve entübasyon ile karşılaşılan zorlukları en aza indirmek MILS’in doğru uygulanması gerekir, bu rol ile görevlendirilen kişi mandibulanın hareketine müdahale etmeden baş ve boyunu hareketsizleştirir. Servikal kolar ve uygun şekilde uygulanmayan MILS, en uygun laringoskop için gerekli olan ağız açıklığını, dilin ve mandibulanın hareketini sınırlar. Uygulayıcı, düzgün uygulanan MILS’e rağmen, DL ile kötü bir görüşe sahip olma, daha uzun entübasyon süresi ve başarısız entübasyon girişimi olma olasılığının daha yüksek olmasını beklemelidir. Bu senaryo genellikle, eksternal laringeal manipülasyon veya bir buji kullanımı ile kolayca yönetilmektedir.
MILS uygulanması ile ilişkili bir başka teorik kaygının nedeni ise, MILS uygulaması laringoskop sırasında artmış bir kuvvet uygulanması ihtiyacı doğurarak, MILS uygulanmayan duruma göre entübasyon esnasında daha fazla harekete neden olabilir. Uygulayıcı DL’un temel geometrik zorluğunu düzeltme konusundaki yetersizliğin farkında olarak, hiperangule (aşırı eğimli) bıçaklı bir video laringoskop gibi indirekt bir cihaz kullanmayı tercih etmelidir.
Video laringoskop (VL) travma hastaları için daha iyi bir seçimdir. Bununla birlikte, VL ile daha iyi bir görüşe sahip olmak endotrakeal entübasyonun daha kolay olacağı anlamına gelmez. Hiperangülasyonlu bir VL kullanıldığında, glottis çok güzel görünürken endotrakeal tüp kolayca yerleştirilemeyebilir ve bu durumda muhteşem görüntü daha sinir bozucu olabilir.
Literatürde, servikal omurga immobilizasyonun sağlandığı hastalarda entübasyon cihazlarını karşılaştıran çalışmalarda tutarsız sonuçlar elde edilmiştir ve optimal yaklaşıma ilişkin görüş birliğine rastlanamamıştır. Suppan ve arkadaşları tarafından yapılan yakın dönemli bir meta-analizde, servikal omurga immobilazasyonu olan hastalarda DL ile alternatif entübasyon cihazları kıyaslandığında, DL ile entübasyonun daha fazla başarısız olduğu bildirilmiş.2 Araştırmacılar mevcut literatürdeki zayıf noktaları kabul etseler de, daha yaygın olarak kullanılan VL cihazları (GlideScope, C-MAC) ve DL arasında ilk deneme başarısında istatistiksel anlamlı bir fark olmadığını belirtiyorlar. Anstabil servikal omurga yönetiminde “doğru cihaz” yerine “deneyimli bir uygulayıcı” ve “alışık ve rahat olduğu cihaz” daha önemli gözükmektedir.
Olası bir servikal omurga yaralanması olan hastada havayolu yönetimi, omurga hareketinin en aza indirilmesi ve ilk denemede hızlı ve başarıyla entübasyon arasında bir denge kurmalı, böylece birden fazla entübasyon girişiminin neden olabileceği hipokseminin zararı en aza indirilir.
Anstabil Servikal Omurga Yaralanması olan Hastaların Havayolu Yönetiminden İnciler
|
Kontamine Havayolu Yönetimi
Havayolunun kan veya kusmuk ile kontaminasyonu durumunun, tercih edilen cihazdan bağımsız olarak, ilk girişimde entübasyon başarı oranını azalttığı gösterilmiştir. Havayolundaki kan veya kusmuk zor havayolu yönetimi veya aspirasyon ile ilişkili erken ve geç komplikasyonlara yol açabilir. Kanlı havayolu yüz veya boyun yaralanması olan hastalarda nadir değildir, ve kolaylıkla tedavi edilebilen az miktardaki kanamadan ciddi kanamalara kadar değişiklik gösterebilir. Mental durum değişikliği, koruyucu hava refleksinde azalma, gecikmiş gastrik boşalma ve dolu bir mide kombinasyonu ile; travma hastası havayolu yönetimi esnasında kusma ve aspirasyon açısından yüksek risk altındadır. Kirlenmiş havayolu yönetimine; kan, kusmuk, ve sekresyonların derecesinin değerlendirilmesini bekleyerek ve RSI’na başlatılması ile karşılaşılabilecek şeylerin yalnızca bir kısmını temsil ettiği bilinerek başlanmalıdır. Bu nedenle, uygulayıcı yeterli suction-vakum- bulunduğundan emin olmalıdır (en az iki büyük rijit vakum katateri). Hastayı ters Trandelenburg’a yerleştirme ya da emniyetli olursa kan ve sekresyonların boşalmasına izin vermek için dik bir pozisyona konumlandırılması düşünülmelidir. Preoksijenasyon evresinde, pozitif basınçlı ventilasyon (PPV) hastanın oksijenlenme durumu göz önünde bulundurularak dengeli bir şekilde sadece gerekirse kullanılmalıdır. Çünkü 20cm H2O veya daha fazla ventilasyon basıncı mideyi havalandırır, bu da regürjitasyon ve aspirasyon riskini arttırır.
Kan veya kusmuk miktarı çok olduğu zaman, uygulayıcı özafagusun giriş kısmına rijit bir suction (vakum/aspiratör) veya endotrakeal tüp (ETT) yerleştirerek kontaminasyon içeriğinin yönünü değiştirebilir. ETT veya rijit vakum laringoskopun sol tarafına sabitlenir ve ikinci vakum laringoskop ile epiglotu bulmaya çalışırken kullanılır. Genellikle, epiglot laringoskop ile kontamine alandan yukarı kaldıralabilir (ters Trendelenburg pozisyonunda daha kolay gerçekleştirilir) ve bu da bir buji yerleştirmek için referans sağlar.
Kanlı veya kusmuk dolu havayoluna DL ve VL karşılaştıran simülasyon temelli çalışmalarda, VL kamera lensinin kontamine olabileceği ile ilgili endişeler mevcuttur. Sakles ve arkadaşları retrospektif olarak 4600’den fazla entübasyonu incelemişler, ve kontamine havayolu ile ilişkili ilk denemede girişim başarısı azalmış olmasına rağmen bu oranın kullanılan cihazdan bağımsız olduğunu ortaya koymuşlar. Kameranın görüntüsü bir buji yardımı esnasında engellendiyse, direk yaklaşım tercih edilebilir.
Klinik bir ortamda çalışılmasa da, Ducanto vakum yardımlı laringoskop ile havayolu dekontaminasyonu (SALAD) yaklaşımı, kirli havayolunu yönetmek için uygun bir yöntem olarak kabul görmüştür. Nadirde olsa, kan ve kusmuk miktarının bu yönetim stratejilerine rağmen çok olduğu durumlarda entübasyon mümkün değildir ve hasta desatüre olur, balon valf maske (BVM) veya supraglottik havayolu (SGH) ile hastayı havalandırmak mümkün değildir ve boyun önü havayolu (FONA) girişimi ihtiyacı vardır.
Masif havayolu kirliliğini yönetmek için Ducanto vakum yardımlı laringoskop ile havayolu dekontaminasyonu(SALAD – suction-assisted laryngoscopy airway decontamination) yaklaşımı
|
Kontamine Havayolu olan Hastaların Havayolu Yönetiminden İnciler
|
Koopere olmayan ve Ajite Hastanın Havayolu Yönetimi
İşbirliği yapmayan, şiddet gösteren veya ajite hastalar değerlendirilirken yeterli değerlendirme yapılamayabilir ve bazı yaralanmalar gözden kaçabilir, böylece hastalara yeterli ve gerektiği gibi resüsitasyon yapılamamasına neden olabilir. Ajitasyon nedeni kafa travması, hipoperfüzyon, hipoksemi, veya intoksikasyon gibi çok faktörlü olabilir. Hastanın neden ajite olduğu belirli olmayabilir, bu yüzden sağlayıcı hastanın ajite ve yaralı mı yoksa yaralanma nedeniyle mi ajite olduğunu belirlemelidir.
Doğu kılavuzları, ilk farmakolojik müdahaleye rağmen devam eden agresif davranışın entübasyon için isteğe bağlı bir endikasyon olduğunu önermektedir, özellikle hastanın ajitasyon düzeyinin değerlendirmeyi ve resüsitasyonu engellemesi durumunda sedasyon ve entübasyon uygulanmalıdır. Sise ve meslektaşları, isteğe bağlı endikasyonlar (örneğin, ajitasyon, alkol zehirlenmesi) doğrultusunda entübe edilen 1078 travmalı hastayı araştırdıklarında, hastaların %62’sinin önemli bir kafa travması geçirdiğini buldu. Dikkat çekici olarak, isteğe bağlı endikasyonlar ile entübe edilen hastalar ile kesin endikasyonlar ile entübe edilen hastaların akut havayolu yönetimi ilişkili komplikasyonlarda anlamlı bir fark bulunmamaktadır.3
Ciddi ajite hastalarda, optimal hemodinamik resüsitasyon öncesinde ve preoksijenasyona ulaşılmadan RSI’ye başlanır. Yeterli preoksijenasyon olmaksızın RSI’nin bir parçası olarak apneik hale getirilen hastaların desatürasyon riski yüksektir. İşbirliğini kolaylaştırmak ve preoksijenasyon da dahil olmak üzere müdahalelere izin vermek için ketamin kullanımı, Weingart ve arkadaşları tarafından “gecikmiş ardışık entübasyon (delayed-sequence intubation)” olarak tanımlanmıştır.4 Yavaş verilen 1-1.5 mg/kg intravenöz dissosiyatif dozda solunum depresyonu riski azdır. Bununla birlikte, özellikle de diğer intoksikasyonlara maruziyet varlığında herhangi bir sedatif kullanılması havayolu reflekslerini engelleyebilir. Ketaminin intrakranyal basıncı artırıp travmatik beyin hasarı sonuçlarını kötüleştirebileceği endişeleri kanıtlarla desteklenmiyor.
Ajite olan Hastaların Havayolu Yönetiminden İnciler
|
Maksillofasiyal Yaralanmalar
Maksillofasiyal kırıklar çarpıcı bir şekilde ortaya çıkabilir ve havayolu yönetimini çeşitli şekillerde etkileyebilir. Maksillofasiyal segmentlerdeki kırıklar nedeniyle posteriora yer değiştirme, yumuşak dokuların çökmesine ve havayolunun kapanmasına neden olur, özellikle servikal kolar varlığında durum daha da kötüleşebilir. Kanama daha önce de belirtildiği gibi önemli olabilir ve hava yolu yönetimi zorluklarına neden olabilir. Supin pozisyonda, orofarinksteki kan birikimi, gag refleksini uyarabilir veya kusmayı tetikleyebilir, bu da kanamayı kötüleştirebilir. İki ya da daha fazla sayıda mandibula kırığı olan hastalarda çene ve bağlı yumuşak dokuların hareketliliğinin artması nedeniyle entübasyon daha kolay olmasına rağmen, kondiler kırıklar ağız açıklığını sınırlayan mekanik bir tıkanıklığa neden olabilir, bu da laringoskop kullanımını ve entübasyonu zorlaştırmaktadır. Maksillofasiyal kırıklar trismusa neden olabilir ve nöromusküler blokaj ile ortaya çıkar. Bu durumu entübasyondan önce mekanik bir tıkanıklıktan ayırmak gerekir ve bu genellikle zordur.
Havayolu yönetimi hastaya pozisyon verilmesine özen gösterilerek başlar. Uyanık, boyun ağrısı olmayan ve nörolojik olarak sağlam hastaların kendilerine pozisyon vermesine izin verilmelidir, ancak hastalar doku tıkanıklığını kontrol etmek için en rahat pozisyonu alırlar, kan ve sekresyonların drenajına izin verirler. Hastalara kendilerinin kullanması için rijit bir vakum kateteri verilebilir, böylece hastalar vakumu daha iyi tolere ederler, işlem daha etkili olur ve gag refleksinin uyarılmasına bağlı kusmayı tetikleme olasılığı azalır.
Yüz travması olan hastalarda preoksijenasyonun zor olabilebileceği ve ilk girişim başarısız olursa, RSI sırasında maske ventilasyon ile yeniden oksijenasyonun zor veya imkansız olabileceği akılda tutulmalıdır. Yüz yapılarının bozulması, BVM ile ventilasyonun hava kaçağı olmadan sürdürülmesini zorlaştırabilir ve hastalar pozitif basınçlı ventilasyonu, dokuların bozulması nedeniyle kanamalar kötüleşebileceğinden ve ilişkili alt hava yolu travması vakalarında ciddi subkütan amfizemle sonuçlanabileceğinden kötü şekilde tolere ederler. Uygulayıcılar, RSI esnasında havayolunun yapısal çöküşünün meydana gelebileceği varsayımını akılda bulundurmalıdır.
Hangi havayolu yönetimi yaklaşımının seçileceği; hastanın havayolu açıklığını ve oksijenasyon durumunu sürdürme kabiliyetine dayanır. “Hiç zaman yok” senaryosu için (tıkayıcı ve hipoksemik), birincil yaklaşım dissosiyatif bir ketamin dozu ile kolaylaştırılmış bir boyun önü (FONA) yaklaşımıdır. Alternatif olarak, “çift plan” hazırlığı yapılarak, bir kez oral entubasyon girişimiyle RSI, ve başarısız olunması durumunda kurtarıcı FONA gerçekleştirilir (Şekil 1).
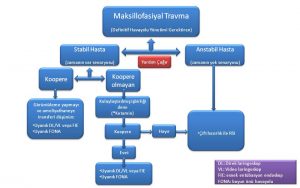
Eğer hasta gerekli oksijenasyonu sağlayabiliyorsa, klinisyen hangi tür bir yüz yaralanması olduğunu anlamak için ve buna göre plan yapmak için önce ayrıntılı fiziksel muayenesini yapmalıdır. Örneğin, temporamandibular eklemde ödem ve hassasiyeti olması muhtemel kondiler fraktürünü düşündürür ve mekanik trismus olabileceğini düşündürür. Yüz travması olan hastaların havayolu yönetiminde entübasyon, maske ile ventilasyon ve olasılıkla supraglottik hava yolu kurtarma ile ilgili zorlukları içerebileceğinden, havayolu güvenliğini sağlamak için girişimler sırasında spontan solunumun korunması gerektiği düşünülmelidir. Bu hastalar en iyi hizmeti, mümkün olduğu zaman, laringoskop veya FIE ile “uyanık” entübasyon ile veya seçilmiş durumlar için birincil olarak FONA yaklaşımı ile alabilirler.
Maksillofasiyal Yaralanması olan Hastaların Havayolu Yönetiminden İnciler
|
Travmatize Havayolu
Larinks veya trakeada birincil hasarı olan hasta için havayolu yönetimi, stabil havayolu kaybının hızla gerçekleşebileceği yüksek bahisli bir senaryodur. Travmatize havayolu şüphesi varsa deneyimli bir meslektaş için yardım çağrısı başlatılmalıdır.
Birincil havayolu travmasının, kentsel bölgede görülmesi nispeten nadirdir ve bildirilen insidansı %1’den azdır ( künt travmalar için %0.4 ve penetran yaralanmalar için %4.5). Bu yüzden, uygulayıcıların bu hastaları idare etmede sınırlı tecrübeleri vardır ve bu hastaların bakımı için mevcut yönetim talimatları çoğunlukla uzman görüşüne dayanmaktadır.
Larignotrakeal havayolu yaralanmalarında görülebilen klinik bulgular; disfaji, ses kısıklığı, stridor, üst solunum yolunda kanama, subkutan amfizem, genişleyen hematom veya açık penetran yaralanmalarda, larinks veya trakeanın belirgin bozulmasını içerir. Havayolu yaralanmasından şüpheleniliyorsa agresif pozitif basınçlı ventilasyondan (PPV) kaçınılmalıdır. Havayolu yaralanmalarında PPV uygulanması pnömotoraks, pnömomediastinum veya subkütan amfizem oluşturabilir veya kötüleştirebilir. Masif subkütan amfizem, havayolu anatomisini bozabilir ve havayolu yönetimini daha da zorlaştırır. Potansiyel olarak yıkıcı bir komplikasyon ise, trakeadaki kısmı bir enine kesinin ETT veya bujiyi körü körüne geçirmek için uygulanan kuvvetle tam bir yırtığa dönüştürülmesidir.
Havayolu yaralanması olduğu bilinen veya havayolu yaralanmasından şüphelenilen hastalar için, ETE’nu kolaylaştıracak en güvenli yol, ideal olarak ETT’ü orofarinksten karinaya fleksible endoskopik entübasyon (FIE) kullanarak doğrudan görselleştirme altında yerleştirmektir. Mercer ve meslektaşları laringotrakeal hasardan şüphelenilen hastaların tedavisinde bir yaklaşım geliştirmiştir (Şekil 2).5 Uyanık, koopere olan ve minimal yardımla oksijenlenmesi olan hastada yani “zaman var” senaryosunda; havayolu, uygun bir topikalizasyon sağlandıktan sonra, FIE kullanılarak veya yaralanma yerine bağlı olarak FONA yaklaşımı ile infraglottik olarak (çoğunlukla uyanık bir trakeostomi ile) sağlanır.

Konforu ve işbirliğini artırmak için genellikle ketaminin, havayolu reflekslerini koruyacak şekilde, dikkatli titrasyonu arzu edilir. FIE kullanımı hem diagnostik hem de terapötik avantaj sağlar; travmanın özel paternini görselleştirir ve dikkatli bir şekilde ETT yerleşimini kolaylaştırırken, kısmi kesinin tam kesiye dönüşümü önler. Kısmi yaralanma alanı tespit edilirse, FIE distal olarak ilerletilebilir ve ETT’ün yaralanma alanının ilerisine güvenli bir şekilde ilerletilmesini sağlamak için kılavuz olarak kullanılabilir.
RSI’nin uygulanabilir tek seçenek olarak kabul edildiği durum, kötüleşen bir hastada “zaman yok” senaryosudur, çift plan hazırlığı zorunludur. Havayolu yaralanmasını geçmek için görsel navigasyonu iyileştirmenin bir yolu, VL yardımlı FIE kullanmaktır. Bu senaryoda, normal bir RSI başlatılır ve yumuşak dokuları kontrol etmek ve glottik girişi görüntülemek için bir VL kullanılır. Daha sonra FIE, VL’nin görsel yardımı ile karina distalinde vokal kordlar boyunca ilerletilir, ve ETT FIE üzerinden ilerletilerek konumuna getirilir.
Primer Havayolu Hasarı olan Hastaların Yönetiminden İnciler
|
Uyanık Entübasyon
Başarılı bir uyanık entübasyon, dikkatli hasta seçimi ve özellikle RSI’yi problemli hale getirecek anatomik, patolojik veya fizyolojik özelliklerin belirlenmesine bağlıdır. Uyanık entübasyon, yanık hastaları ve penetran boyun yaralanması olan hastalar gibi özellikli hasta popülasyonları için tercih edilen yaklaşım biçimidir, ve havayolu anatomisi ve fizyolojisinde öngörülen zorluğu ve tahmin edilen dinamik değişiklikleri azaltmak için tercih edilebilir.
Uyanık entübasyon, spontan solunumunu koruyabilen bir hastada yeterli topikalizasyon sağlandıktan sonra bir ETT’ün yerleştirilmesini kapsayan, “zaman var” yaklaşımıdır. Cihaza özgü değildir ve DL, VL veya FIE kullanılarak yapılabilir. Uyanık entübasyonun başarısı çok dikkatli olarak yapılan havayolunun önplana getirilmesine bağlıdır ve genel olarak hastanın uyanık ve koopere olmasını gerektirir. Sedasyon kullanımı rutin değildir ve kullanımı hataların artması ile ilişkilendirilmiştir. Burada zor bir havayolu paradoksu mevcuttur: zor olarak tanımlanan hastalar teknik açıdan daha zorlu bir uyanık yaklaşımdan geçmek üzere seçilir; ve bu yaklaşım acil hekimleri tarafından nadiren yapılan bir prosedürdür. Bu kaynak ve beceri için hazır bulunma ikilemine basit bir cevap yoktur. Akut havayolu yönetiminden sorumlu hekimler, dinamik havayolu durumlarının belirli bir alt kümesinde yer aldığı ve hayat kurtarıcı bir yaklaşım olabileceği için, uyanık entübasyon için gerekli becerileri kazanmalı ve sürdürmelidir.
Hızlı Seri Entübasyon (RSI)
RSI, dolu bir mideye sahip olduğu düşünülen bir hastada ETT yerleştirmeyi kolaylaştırmak için ardı ardına bir indüksiyon ajanının ve bir nöromüsküler bloke edici ajanının hızlı şekilde uygulanmasını içerir. RSI, travmada hava yolu yönetimi için en yaygın yaklaşımdır. İşlem sırasında ventilasyon olsun veya olmasın (“modifiye” RSI olarak anılır) oksijenasyon standart kabul edilir. Tarihsel olarak, pasif aspirasyon riskini önlemek için yapılan krikoid basısı RSI’nin önemli bir bileşeni olarak düşünülmüştür. Bununla birlikte, havayolu yönetiminin çeşitli yönlerini daha zorlayıcı kıldığını gösteren bazı kanıtlar doğrultusunda rutin kullanımı halen tartışmalıdır. Krikoid basısı uygulanırken laringoskopi, entübasyon veya ventilasyon ile ilgili bir zorlukla karşılaşılıyorsa, bası hemen sonlandırılmalıdır.
RSI’ye başlamadan önce hemodinamik instabilite ve hipoksemi agresif olarak kontrol edilmelidir. RSI’nın “hızlı” kısmı, indüksiyon ilacının ve nöromüsküler bloke edici ajanın verilmesine karşılık gelir ve acele veya çabuk bir işlemi ima etmek anlamına gelmez. RSI, yeterli resüsitasyon yapılmamış hastalarda kritik hipoksemi ve dolaşım kollapsı gibi istenmeyen sonuçlara neden olabilir. “Resüsitatif seri entübasyon” terimi, definitif havayolu yönetimine geçilmeden önce hastanın fizyolojik durumunun hazırlanması ve optimizasyonunu tanımlamak için kullanılan daha temsilci bir terim olarak önerilmiştir.
Hazırlık
RSI ile bağlantılı hataları ve advers olayları azaltmak için çok sayıda hazırlık niteliğinde havayolu kısaltması ve kontrol listesi önerilmiştir. Havayolu yönetiminin kötü sonuçlanmasında insan faktörlerinin rolü artmaktadır ve travma havayolu yönetiminin hazırlık aşamasında bir kontrol listesinin kullanılması önerilmektedir. Genel olarak, kontrol listeleri basit olmalı, tüm ekip tarafından açıkça anlaşılan terminoloji kullanmalı ve hızla yapılabilmelidir (Şekil 3).

Hemodinamiğin Optimize Edilmesi
Travmada hemodinamik instabilite çoğunlukla kanamaya bağlı hipovolemiden kaynaklanır. İntravasküler alanda boşalma, sağ atriyum basıncı ile ortalama sistemik basınç arasındaki gradiyent kayarak, ön yük ve daha sonra ortalama arteriyel basıncı düşürür. Pozitif basınçlı ventilasyon (PPV), intratorasik basıncı aniden arttırır ve bu gradiyent kayması daha da artar.
Postintübasyon hipotansiyonu, entübasyondan sonraki 30 dakika içinde sistolik kan basıncının (SBP) <90 mm Hg veya ortalama arter basıncı <65 mmHg olarak tanımlanır. Hemorajik şokun yetersiz resüsitasyonu, PPV’ye geçiş, genel anestezi ile ilişkili sempatik yanıt kaybı ve birçok indüksiyon ilaçlarının hemodinamik etkisi katkıda bulunan faktörlerdir. Post entübasyon hipotansiyon insidansı acil havayolu tedavisi gerektiren hastalarda yüksektir (% 23-% 46), bu da önemlidir çünkü travma basıncındaki geçici düşüş bile travma hastalarında istenmeyen sonuçlarla ilişkilidir. Şok indeksine sahip (Şİ: kalp hızı/SKB) 0.8’in üzerinde olan hastalar, özellikle entübasyondan sonra hipotansiyon gelişme riski altındadır. Hipoksemi ve hipotansiyon kombinasyonun katkısı ile, düzeltilmiş ölüm oranları tek başına her iki olayla ilişkili olarak mortalite iki katı kadar artmaktadır.
Sık kullanılan indüksiyon ajanları, özellikle hipovolemik hastalara tam doz uygulandığında hipotansiyona neden olur. RSI indüksiyon ajanları için doz önerileri büyük ölçüde hemodinamik instabilitesi olmayan hastalara dayanır. Bu nedenle, hipotansiyonu olan ya da 0.8’den büyük şok indeksi olan travma hastalarında, indüksiyon maddesinin dozunun en az % 50 oranında düşürülmesi ihtimal dahilindedir. Kuzey Amerika’da etomidat, RSI için en çok kullanılan indüksiyon ajandır. Etomidat ve adrenal supresyon arasındaki ilişkinden dolayı birçok kurum alternatif indüksiyon ajanlarına geçmiştir. Uygun bir hemodinamik profil ve güçlü analjezik etki ile ketamin travma hastaları için hızla tercih edilen indüksiyon ajanı haline gelmektedir. Travma hastalarında etomidat ile standart tam doz ketaminin karşılaştırıldığı bir çalışma, bir maddenin diğerinden fazla sağkalım yararı olmadığını göstermiş. Bunun ışığında, ilacın dozunun ilacın seçiminden daha önemli olduğunu önermek doğrudur.
Paralizinin hastanın hemodinamik durumu üzerinde doğrudan bir etkisi olmamalı ve hipoperfüze durumlarda dozları arttırılmalıdır. Hangi nöromüsküler bloke edicinin bir RSI için daha üstün olduğu konusunda bazı tartışmalar vardır, hem süksinilkolin hem de rokuronyum güvenle kullanılabilir ve iyi entübasyon koşulları sağlayabilir. Bununla birlikte, özellikle düşük akım hallerinde çok düşük bir dozda (<1.0 mg/g) rokuronyum uygulaması, yetersiz entübasyon koşullarına neden olur ve daha büyük bir doz önerilir (1.2-1.6 mg/kg). Klinisyenler potansiyel olarak zor havayolu durumlarında yüksek doz rokuronyumun uzun süreli etkilerinden çekinseler de, larengoskop, BVM ve SGH ventilasyonu ve FONA için optimal koşulların yaratılmasına yardımcı olduğu için, bu durumda derin felç aslında istenmektedir.
Hipoksemiyi önleme
Acil serviste, RSI sırasındaki hipoksemi sıktır ve vakaların üçte birinden fazlasında görülür. Halihazırda hipoksemik olan bir hastada RSI uygulanması katastrofik komplikasyonlara neden olabilir. Entübasyon öncesi oksijen satürasyonu % 95’ten az olan hastalar, apne başlangıcından 90 saniye sonra ani desatürasyon riski altındadır. Son literatür, noninvaziv ventilasyonlu birlikte olsun veya olmasın, pasif yüksek akımlı nazal oksijenizasyon (HFNO) ile güvenli apne süresinin uzatılmasına odaklanmış olsa da, desatürasyon süresinin en önemli belirleyicisi pre-oksijenlenme durumu olarak korumaktadır.
Yüksek oksijen satürasyonu rahatlatıcı olsa da, oksijen rezervinin gerçek bir ölçüsü değildir. Dahası, oksijen satürasyonu, oksijen rezervi ve oksijen tüketimi oranı arasındaki ilişki ile tanımlanan gerçek güvenli apne süresi hakkında çok az bilgi sağlar. Preoksijenizasyon evresinin etkin yönetimi hem hastanın oksijen rezervini arttırmayı hem de agresif resüsitasyon yoluyla oksijen tüketim oranını düşürmeyi gerektirir. Oksijen rezervinin arttırılması 3 bileşene sahiptir; akciğerlerin denitrojenasyonu, PEEP ile alveollerin açılması ve apneik oksijenizasyon.
Denitrojenasyon, preoksijenizasyonun birincil fizyolojik mekanizmasıdır ve yüksek bir oksijen konsantrasyonunun verilmesine bağlıdır ve bu da mevcut oksijenin 10 kat artmasına neden olur. Artan fonksiyonel artık kapasite (FRC) hemoglobin doymuş tutmak için devam eden bir rezervuar sağlar. Normal akciğerlerin denitrojenasyonunu sağlamak için yaklaşık 4 dk boyunca %100 oksijen verilmesi gereklidir, ve en kolay olarak geleneksek geri solutmasız maske kullanımı ile yüksek-akım, “akım-hızı” (40 lt/dk) oksijen ile ulaşılabilir. Yüksek dakika ventilasyon veya şant fizyolojisi olan hastalarda, PEEP valfı olan BVM ile ve sıkı oturan bir maskeli kapalı bir sistem tercih edilen preoksijenasyon tekniğidir. Solunum eforu desteği gerekliyse, bu en iyi manuel ventilatör (BVM) yerine mekanik ventilatör (NIV) kullanılarak yapılır.
Atelektazi, pulmoner kontüzyon ve diğer akciğer patolojileri ile birlikte FRC azalır ve ortaya çıkan şant fizyolojisi, desatürasyonun önlenmesinde daha etkili bir yüksek Fio2 ile ön oksijenasyon sağlar. Şant fizyolojisinin olumsuz etkilerini hafifletmek için PEEP ile oksijen sunan cihazlar ile alveolar iyileştirme gereklidir. Önceden oksijenasyon için PEEP vanası BVM kullanırken standart olarak düşünülmelidir. BVM’ye eklenmiş bir PEEP valf ile geleneksel nazal uçlardan yüksek akım (≥15 L/dk) uygulanan spontan solunumu olan hastada pozitif havayolu basıncı benzeri durum oluşturacaktır. Asiste ventilasyon en iyi noninvaziv bir ventilatör kullanılarak sağlanır; bununla birlikte, benzer BVM/PEEP, nazal kanül kombinasyonu ile gerçekleştirilebilir. Bu kombinasyon kullanılırken mide distansiyonu ve aspirasyona yol açabilecek yüksek basınçları en aza indirgemek için BMV’ye bağlı bir basınç manometresi kullanılması önerilmektedir.
Apneik oksijenasyon (AO), solunum çabası olmadan devam eden alveolar oksijen sunumu olarak adlandırılır. AO, alveollerin oksijen alımı ve CO2 sunumu ile oluşturulan ve pasif oksijen transferi ile sonuçlanan, orofarinks ve alveoler arasındaki basınç gradiyenti ile kolaylaştırılır. Fonksiyonel rezidüel kapasitedeki oksijen depolarını yenilemek için, geleneksek veya özel nazal uçları kullanarak yüksek akım oksijen (10-70 L/dk) verilmesi ile RSI’den sonra güvenli apne süresini uzatabilir. Birçok çalışma ile yüksek akımlı nazal oksijen’in (HFNO) etkinliği değerlendirildiğinde; HFNO’un, RSI’de preoksijenasyon için yardımcı bir unsur olduğu ve prosedürün hem güvenli hem de etkin olduğu sonucu çıkmaktadır.
Dikkat çekmek gerekirse, güvenli apne aralığını uzatma olanağı, sağlayıcıların daha rahat olmasına izin vermemeli ve entübasyon girişim sürelerini uzatmaya teşvik etmemelidir. Periferik oksijen satürasyonu düşmeye başladığında serebral hipoksemi zaten çoktan gerçekleşmiş demektir, bu durum “pulse-oksimetre gecikmesi” olarak bilinen bir fenomendir. Pasif oksijenasyon yoluyla gaz alışverişini desteklendiğinde bile, “güvenli apne bölgesi” içinde kalınmalıdır.
Preoksijenlenme 2’ler kuralı
|
Havayolunu güvence altına almak için Boyun önü havayolu (FONA)
Trakeaya infraglottik erişmek için çok sayıda yöntem kullanılır ve prosedürü açıklayan terminoloji, bunu yapmak için mevcut teknikler kadar değişkendir. Belki de en doğru olan “cerrahi hava yolu” veya “havayolu kurtarma” gibi belirsiz ifadeyi ortadan kaldıran yeni “boyun önü havayolu” (FONA) terimidir. Seyrek olmasına rağmen (acil servis entübasyonlarının % 0.05-1.7’si) FONA’nın uygulanması kararı, “entübe edilemiyor, oksijenlendirilemiyor” (Cannot Intubate Cannot Oxygenate) senaryosu ile karşılaşmadan çok önce hastanın havayolunun ilk değerlendirmesi esnasında başlamalıdır. Bu prosedür ile ilgili yapılması gerekenleri açıkça tanımlamak için ekip üyeleri ile birlikte bir ön prosedür brifingi yapılmalıdır. Ön boynun palpasyonu ve belki de kricothyroid membranın beklenen yerinin işaretlenmesi, tüm acil hava yolu vakaları için rutin olarak yapılmalı ve ekip üyeleri kullanılacak ekipmana aşina olmalı ve ekipman hazırda bulundurulmalıdır.
FONA’ya geçme kararı, kritik hipoksemi ortaya çıkana kadar genellikle gecikirken, bilişsel ve takım temelli hazırlıklar hayati öneme sahiptir. En önemli gecikmenin genellikle tereddütlü karar verme ve nadiren karşılaşılan bir prosedürü gerçekleştirme konusundaki isteksizliğin sonucu olduğu yaygın bir şekilde iddia edilmektedir. Prosedürü, en azından bilişsel olarak normalleştirerek, onunla ilişkili psikolojik sıkıntıyı azaltmayı hedefliyoruz.
Başarısız bir oksijenasyon durumunun dinamik olduğu ve hastanın reoksijenasyonuna azami gayret gösterilmesine rağmen hızla düşen oksijen satürasyonu ile karakterize edilen FONA’nın uygulanması için tetikleyici olarak hiçbir spesifik oksijen saturasyon düzeyi kullanılmamalıdır. Başarısız bir entübasyonun ardından maske ile ventilasyonun zor olduğu ve saturasyon düzeylerinin düştüğü durumlarda bir kez supraglottik havayolu cihazı ile kurtarma girişimi denendikten sonra başlatılması gereken yaklaşım FONA’dır. Nadir de olsa bazı durumlarda, normal oksijen satürasyonu ayarında bile, FONA ilk ve tek invaziv hava yolu tekniği olarak denenebilir; örneğin, havayolu bütünlüğünü bozan masif yüz travması gibi. Bu gibi durumlarda havayolu “cerrahi olarak kaçınılmaz” olarak belirlenmeli ve erken ilan edilmelidir, böylece “yukarıdan” entübe etmek için yapılan çabalar boşa çıkmaz.
Acil FONA yönetimi için çeşitli seçenekler vardır ve tercih edilen yaklaşımlar konusunda tartışmalar sürmeye devam etmektedir. Geçmişte, trans-trakeal jet havalandırma ve Seldinger tekniği ile perkütan krikotiroidotomi gibi yöntemler savunulmuştur. Bununla birlikte, son incelemeler, jet havalandırma ile ilgili komplikasyonların kabul edilemez derecede yüksek olduğunu ve bir zamanlar inandığımız gibi tel-rehberli yaklaşımların kolay veya başarılı olmadığını göstermiştir.
Yakın zamanda neşter, parmak ve buji (“neşter-buji” tekniği) kullanılarak geliştirilen bir modifiye açık tekniğin benimsenmesi için çaba sarfedilmektedir. 2015 Zor Havayolu Cemiyeti rehberleri, havayolu yönetiminden sorumlu olan tüm klinisyenlerin FONA yapabilmeleri gerektiğini ve bu yaklaşım için neşter-buji tekniğinin tercih edilmesi gerektiğini önermektedir.6 Neşter-buji tekniği, acil klinisyen için birçok avantaja sahiptir; kaba motor becerilere (akut stres dönemlerinde korunması daha muhtemel) dayanır, aşina olunan ekipmanlar kullanılır (neşter, buji ve #6 ETT) ve uygulanması gereken minimal sayıda basamak vardır.
Nadiren ihtiyaç duyulan bu prosedür için kanıt sınırlıdır, ancak tüm klinisyenler hava yolunu emniyet altına almak için boyun önü girişimi için hızlı bir şekilde zihinsel ve teknik olarak hazırlıklı olmaya ihtiyaç duymaktadırlar. Böyle yüksek dereceli, düşük fırsatlı etkinliklerin başarısı, sıklıkla simülasyon olarak uygulanmasını gerektirir. FONA maketlerinin pahalı veya karmaşık olması gerekmez; motor alışkanlığı kazanmak için venturi oksijen hortumu veya banyo dokusunun boş bir rulosu ile basit modeller oluşturularak geliştirilebilir.
Özet
Etkili travma tedavisi, resüsitasyon öncelikleri açık bir şekilde iletilen ve yeterli oksijen sunumunu sağlayan fizyolojik öncelikler tarafından yönlendirilen müdahaleler ile takım yaklaşımını gerektirir. Oksijenasyon ve ventilasyon öncelikleri olmakla birlikte “tüpü deliğe” koymanın teknik zorunluluğu olan havayolu yönetimi diğer resüsitatif unsurları gölgede bırakmamalıdır.
Gelişmiş havayolu yönetiminin sağlanması travma bakımının A ve B ve C paralel resüsitatif önceliklerinin bir parçasıdır. Hem beklenen hem de beklenmeyen zor havayolunu güvenle yönetmek teknik uzmanlığı gerektirir; bununla birlikte, ne zaman ve nasıl müdahale edileceğine ilişkin kararlar, sonucun aynı derecede önemli belirleyicileridir. Travmadaki havayolu yönetimi, hasta teması sağlanınca başlar. İntravenöz erişim elde etmek, sıvı resüsitasyonuna başlamak ve oksijen uygulamak, hayatı kurtarıcı olabilir ve daha definitif prosedürlerin güvenli yönetilmesine olanak sağlar. Travma ekibinin kalabalık veya az kişiden oluşup oluşmadığına bakılmaksızın; başarı, entübasyondan önce resüsitasyonun öneminin ortak anlayışı paylaşmasına bağlıdır ve hangi havayolu müdahalelerinin ne zaman gerçekleştirileceğine ilişkin açık bir iletişime bağlıdır. Daha sonrasında solunum yolunun korunması ile travma hastalarının sonlanımında olumlu bir fark yaratma şansına sahip olacaksınız.

2 Yorumlar
Detaylı ve öğretici bir yazı olmuş.Başarılarının devamı dileğiyle.Yolun açık olsun dostum
Güzel yazı tesekkurler.