15 Ekim 2015’de yayımlanan ERC resüsitasyon kılavuzunun 4. Bölümünde özel durumlarda ve özel hasta gruplarındaki kardiyak arrestlere (KA) önerilen müdahaleler ve algoritmalar tartışılıyor. Referansları ile birlikte 53 sayfa olan bu bölümün en önemli kısımlarını özetlemeye çalıştım.
Önceki kılavuzda olduğu gibi bu bölüm 3 grupta incelenmiş; özel durumlar, özel ortamlar ve özel hastalar. Özel durumlar bölümünde 4H/4T olarak öğrendiğimiz KA’in geri döndürülebilir sebepleri üzerinde duruluyor. Özel ortamlarda KA’in geliştiği farklı ortamlara özel yaklaşımlara değiniliyor. Özel hasta gruplarında ise komorbiditeleri olan hastalara özel yaklaşımlar veya değişik tedavi modelleri anlatılıyor.
2010 yılından bu yana olan değişikliklerin özeti şu şekilde:
Özel durumlar:
- Asfiksiye bağlı KA’lerden sonra sağ kalım oldukça nadir olup genellikle ağır nörolojik sekeller kalmaktadır. KPR sırasında destek oksijen ile etkin ventilasyon yapılması esastır.
- Elektrolit anormalliklerinde yüksek klinik şüphe ve agresif tedavi KA’i önleyebilir. Yeni algoritmada yaşamı tehdit eden hiperkaleminin acil tedavisi için kılavuzluk yapmaktadır.
- Kardiyak instabilitenin görülmediği (Sistolik basınç ≥90 mmHg, ventriküler aritminin olmadığı, kor ısının ≥28 ◦C olduğu hastalar) hipotermik hastalar minimal invazif yöntemlerle ( ılık hava veya ılık intravenöz sıvılar gibi) ısıtılabilir. Kardiyak instabilitesi olan hastalar ise derhal Ekstrakorporal Yaşam Desteği (EKYD) sağlanabilecek merkeze transfer edilmelidir.
- Anaflaksinin acil tedavisinde durumun erken tanınması ve intramuskuler adrenalin ile acil müdehale en önemli noktalardır.
- Travmatik KA’lerde (TKA) mortalite çok yüksektir. Ölümün en önemli nedeni kanamadır. Sağ kalan birçok kişide hipovolemi bulunmadığı, aksine derhal müdahale edilmedi gereken diğer geri döndürülebilir sebeplerin (hipoksi, tansiyon pnömotoraks, kardiyak tamponad) görüldüğü bildirilmiştir. TKA için yeni tedavi algoritmasında yaşam kurtaran müdahaleler öne çıkmaktadır. Göğüs basısı geri döndürülebilir durumların tedavisini geciktirmemelidir. Travma dışı sebeplerle olan KA sonrası gelişen sekonder travmatik olaylar ayırt edilmeli ve standart algoritmalar uygulanmalıdır.
- Kardiyak kökenli olduğu düşünülen hastane dışı KA (HDKA) vakalarının KPR devam ederken transfer edilmesini öneren sınırlı kanıt bulunmaktadır. Transfer ancak hemen kateterizasyona alınabilecek veya önceden yapılandırılmış, devam eden KPR sırasında perkutan koroner müdahale yapabilecek, mekanik veya hemodinamik destek sağlayabilecek tecrübeli hastane öncesi ve hastane içi ekipler bulunması halinde seçilmiş hasta gruplarında önerilmektedir.
- KA sebebi olarak pulmoner emboliden (PE) şüphelenilen durumlarda fibrinolitik uygulanması ile ilgili öneriler değişmemiştir. Bu durumlarda cerrahi embolektomi veyamekanik trombektominin rutin kullanımı önerilmemektedir. Bu metodlar yalnızca bilinen PE tanısı olan hastalarda önerilir.
- Zehirlenmelerde gastrointestinal sistemin dekontaminasyonu için rutin gastik lavaj önerilmemektedir. Karbonmonoksid zehirlenmelerinde hiperbarik oksijen tedavisinin önemi azalmıştır.
Özel ortamlar:
- Bazı özel yerlerde oluşan KA’ler için tedavi önerileri bu bölümde anlatılmaktadır. Bu yerler özelleşmiş tedavi merkezleri (ameliyathane, kardiyak operasyon, kateter laboratuvarı, diyaliz ünitesi, diş operasyonları), ticari uçaklar veya hava ambulansları, oyun sahaları, dış ortamlar (boğulma, zorlu yer şekillleri, yüksek irtifa, çığ, yıldırım düşmesi, elektrik yaralanmaları) veya toplu ölümlerin olduğu kazalardır.
- Genel anestezi altında özellikle acil operasyona alınan hastalarda perioperastif KA riski fazladır. Yeni bir bölümde sık sebepler ve resüsitasyonda bu hasta grubuna özel düzenlemelere değinilmiştir.
- Major kardiyak operasyonun hemen ardından operasyon sonrası gelişen KA sık görülür. Özellikle dıştan göğüs basısının etkin olmayacağı tamponad veya kanama varlığında acil resternotomi gereksinimini tanımak başarılı resüsitasyonun temel noktasıdır. Diğer girişimler başarısız olursa ilk 5 dk içinde resternotomi yapılmalıdır.
- Kardiyak kateterizasyon sırasında şoklanabilir ritimler (VF veya nabızsız VT) nedeniyle olan KA’ler ardarda 3 defa yapılacak şok ile tedavi edilmeli ardından göğüs basısı yapılmalıdır. Anjiyografi sırasında devam eden KPR için yüksek kalite göğüs basısının sağlanması ve personelin radyasyon maruziyetinin azalması için mekanik göğüs basısı cihazlarının kullanılması önerilir.
- Diş operasyonlarında KPR’ye başlamak için hasta koltuktan oynatılmamalıdır. Koltuk hemen horizontal pozisyona getirilmeli ve kafa kısmı altına bir tabure yerleştirilerek KPR sırasında stabilizasyon sağlanmalıdır.
- Uçuşlar sırasında OED kullanılması hastane taburculuklarında %50’ye kadar artış sağlamaktadır. OED ve uygun KPR cihazlarının bulundurulması Avrupa’da, yerel veya ucuz uçuşlar da dahil olmak üzere, tüm ticari uçaklarda zorunludur. Yer kısıtlılığı nedeniyle (koridor gibi) Geleneksel metodun uygulanamadığı durumlarda kafa üzerinden KPR duygulanması düşünülebilir.
- Helikopterli acil tıp servisinde (HATS) ve hava ambulansında KA insidansı düşüktür. Uçuş öncesi hazırlık ve mekanik göğüs basısı cihazlarının kullanılmasının önemi vurgulanmıştır.
- Spor sahasında bir sporcunun kardiyak sebepli düşünülen ani ve beklenmedik bilinç kaybı çabuk tanınmalı ve erken defibrilasyon yapılmalıdır.
- Suyun altında geçen süre boğulma vakalarının sağ kalımı için anahtar belirleyicidir. 10 dk üzerinde su altında kalan vakalarda sonuçlar kötüdür. Tanıklar erken kurtarma ve resüsitasyon için kritik role sahiptir. Solunumsal arrest veya KA olan vakalarda resüsitasyon stratejisi ventilasyonu ve oksijenizasyonu öne çıkartmaktadır.
- Zorlu saha şartlarında veya dağlardan olan KA’lerde transfer süresinin uzaması nedeniyle iyi sonuç alma şansı azalmaktadır. Hava kurtarmanın ve uzak ancak sık ziyaret edilen yerlerde OED cihazlarının bulunması önerilmektedir.
- Çığ vakalarında uzamış KPR’yi sonlandırma ve ekstrakorporal ısıtma kriterleri gereksiz EKYD’ni azaltmak için daha sıkıdır. EKYD 60 dakikanın üzerinde (35 dk yerine) gömülü kalan, çıkarıldığında kor ısısı <30 ◦C (<32 ◦C yerine), serum potasyumu hastaneye varışta ≤8 mmol L−1 (≤12 mmol L−1 yerine) olan hastalarda endikedir. Bu durumlar dışında standart kılavuzlar uygulanır.
- Elektrik yaralanmalarında kurbana KPR uygulanmadan güvenlik önlemleri alınmalıdır.
- Toplu yaralanmalı kazalarda birçok kurbanın yönetimi ile ilgili öneriler kurtarılabilecek olanların tedavisini geciktirmeyecek şekilde olmalıdır. Olay yerinin güvenliği temeldir. Tedavi önceliğini belirleyecek triyaj yapılmalıdır. Kayıplar karşısında kaynaklar yetersiz kalıyorsa yaşamsal bulgusu olmayanlara KPR yapılmaz.
Özel Hastalar:
- Bu bölümde ciddi komorbiditeleri olan hastalarda (ciddi astım, ventrikül asiste edici cihaz ile birlikte kalp yetmezliği, nörolojik hastalıklar, obezite) ve bazı özel fizyolojik durumlarda (gebelik, yaşlı hasta) KPR için öneriler yer almaktadır.
- Akut astım için ilk seçenek tedavi inhale beta 2 agonistlerdir. İntravenöz beta 2 agonistler inhale tedavisnin güvenle kullanılamadığı durumlarda önerilir. İnhale magnezyum artık önerilmemektedir.
- Ventrikül Asiste edici cihazı (VAC) olan hastalarda, KA tanısı koymak zor olabilir. Operasyon sonrası ilk 10 günde, KA defibrilasyona yanıt vermezse resternotomi hemen yapılmalıdır.
- Subaraknoid kanaması (SAK) olan hastalarda AKS düşündüren EKG bulguları olabilir. Beyin bilgisayarlı tomografisinin koroner anjiyografinin öncesinde veya sonrasında yapılması SAK veya AKS şüphesinin derecesine göre klinik ön tanıya göre planlanabilir.
- Obez hastalarda resüsitasyon uygulamalarının sırasında bir değişiklik yoktur. Ancak etkin KPR zor olabilir. Kurtarıcıların standart öneri olan 2 dk’lık aralıklardan daha sık değişmesi düşünülebilir. Erken trakeal entübasyonun tecrübeli bir uygulayıcı tarafından yapılması önerilir.
- Gebe kadınlarda olan KA’lerde, yüksek kalitede KPR, uterusun el ile yerinin değiştirilmesi, erken İYD ve ROSC erken elde edilemezse fetusun çıkarılmasının altı çizilmektedir.
A – Özel Sebepler:
Hipoksi:
Sadece hipoksiye bağlı KA nadir görülüyor. Daha çok asfiksi sonucu KA gelişir. Bilinç arteriyal kanda oksijen satürasyonu %60 civarına gelince kapanıyor. Bu süre genelde 1-2 dakika. Tedavide asfiksinin sebebine yönelik müdahaleler yapılmalı. Destek O2 ile etkin ventilasyon en önemli öncelikler. Bu hastalarda yalnızca göğüs basısı ile KPR yerine geleneksel KPR önerilmekte. Standart İYD algoritmaları izlenmeli. Asfiksiye bağlı KA olan hastalarda sağkalım kötü, nörolojik sekeller fazla oluyor.
Hipo/hiperkalemi ve diğer elektrolit bozuklukları
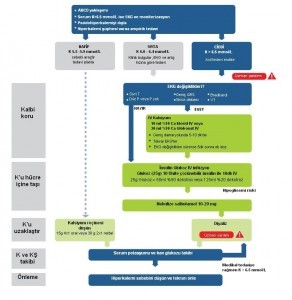
Yaşamı tehdit eden aritmiler en çok potasyuma özellikle de hiperkalemiye bağlı olarak gelişir. Böbrek yetmezliği, ciddi yanığı, KKY’si veya DM’i olan hastalarda elektrolit bozuklukları akla gelmeli. KA sırasındaki tedavi stratejileri arrest olmayan hastalardaki stratejilerden temel alarak hazırlanmış. KA öncesinde elektrolit bozukluklarının tanınıp hızla tedavi edilmesi daha öneriliyor. Hiperpotasemi müdahale algoritması şekilde görülüyor.
KPR’de aşağıdaki modifikasyonlar ciddi hiperkalsemide önerilmekte:
- Hiperkalemi kan gazı ile konfirme edilmeli
- Kalbi korumak için 10ml %10 Ca klorid bolus verilmeli
- Potasyumu hücre içine sokmak için Glukoz/insülin verilmeli
- Ciddi asidoz veya böbrek yetmezliği varsa 50mmol NaHCO3 IV bolus verilmeli
- Medikal tedaviye direnç varsa potasyumu atmak için diyaliz düşünülmeli
Diyaliz endikasyonları
- Aritmi ya da EKG değişiklikleri ile veya bu durumlar olmaksızın yaşamı tehdit eden ciddi hiperkalemi
- Son dönem böbrek hastalığı
- Oligürik akut böbrek yetmezliği (idrar çıkışı <400 mL);
- Doku yıkımı (rabdomiyoliz gibi)
Hipokalemi
Aritmi ve KA olan her hastada ekarte edilmesi gereken bir tanı. Hastanede yatan hastaların en sık elektrolit bozukluğu. EKG’de U dalgaları, T düzleşmesi, ST değişiklikleri, digoksin kullanan hastalarda daha belirgin olan aritmiler ve KA ile görülebilir. Hiperkalemi tedavisi komplikasyonu olabilir. IV potasyum replasmanı 20 mmol/saat, anstabil aritmilerde 10dk’da 2mmol/dk sonrasında 10mmol 5-10 dk şeklinde verilebilir. Hipokalemiye sıklıkla hipomagnezemi de eşlik eder.
Hipo / Hipertermi
Hipotermi özellikle dışarıda bulunan hastalarda ve boğulma vakalarında akla gelmesi gereken bir tanı. Kor ısısı ölçümü önerilir. Bunun için özefagus ⅓ distalinden veya intrakardiyak ısı ölçümü önerilmekte. Buna alternatif olarak timpanik membrandan thermistor tekniği ile ölçüm önerilmekte standart infrared ölçüm yapan cihazlar önerilmemekte. Hastanede resüsitasyon sırasında aynı yerden kor ısısı ölçülmeli. Kor ısıdan düşük ölçüldüğünden mesane ve rektumdan yapılan ölçümlerin önemi azalmış.
Hipotermik hastada önerilen bir modifikasyon da aralıklı KPR uygulaması. Kor ısı <28 derece olan hastalarda 5 dk KPR sonrası <5 dk ara verilmesi, kor ısı <20 derece olan hastalarda ise 5 dk KPR’ye <10 dk ara verilmesi öneriler arasında.
Bunun dışında KPR sırasındaki vital kontrollerinin 1 dk süre ile yapılması önerilmiş. Hipotermik hastada göğüs duvarı rijiditesi artmış olacağından mekanik göğüs basısı cihazları kullanılabilir.
Başka bir modifikasyon ilaç uygulamaları konusunda. Hipotermik hastada ilaçların etkinliği oldukça azalmıştır ancak verilmesi gereken ilaç dozlarına dair yeterli kanıt yoktur. Bu nedenle ilaçlar standart uygulamayla verilirse toksik doza ulaşabilir. Ritim sıklıkla ısı azaldıkça sinüsten VF’ye dönme eğiliminde olduğundan <30 derecede adrenalin vermemek, >30 dereceden normotermiye kadar adrenalin verme aralığını 2 katına çıkarmak (6-10dk) mantıklı görülmekte.
VF dışındaki ritimler vücut ısındıkça spontan sinüse dönme eğiliminde. Bradikardi için pace maker ancak hasta ısındığında hemodinamik instabilite devam ediyorsa endike.
Hastayı ısıtmak için ıslak kıyafetlerin uzaklaştırılması, IV veya gönvdeye sıcak sıvı uygulaması, battaniyeler ve elektrikli ısıtıcılar önerilmekte. Derin hipotermide ısıtılmı hava ve IV sıvılar yanında EKYD’nin altı çiziliyor.
Hipertermi endojen veya dış kökenli sebeplere bağlı olabiliyor. Bazı anesteziklere ve nörolmuskuler blokerlere bağlı oluşan malin hipertermi de yaşamı tehdit eden bir sorun.
Termoregulasyonun bozulmadığı ısı çarpmasında yalnızca destek tedavi öneriliyor. DIC, ABY gibi komplikasyonlar çok nadir.
Isı Şoku (heat stroke) ise inflamatuar cevabın da eşlik ettiği kor ısının >40 derece olduğu durum. Mortalite %10-50 arasında. Multiorgan disfonksiyonu sık görülüyor. Tedavide 39 derece ısıya ulaşmak hedeflenmeli. Yüksek hacimde sıvı verilirken elektrolit bozukluklarına dikkat edilmeli. IV, plevral, peritoneal, gastrik, vesikal soğuk sıvı uygulamaları denenebilir. Dantrolen ve antipiretiklerin faydası gösterilmemiş. Diazemin faydasının olabileceği belirtilmiş.
Malin hipertermi anestezik ve NMB’lere bağlı gelişen bir durum. Hemen ilgili ilaç kesilmeli, O2 desteği verilmeli, asidoz ve elektrolit bozuklukları düzeltilmeli. Dantrolen verilmeli. Ecstasy ve amfetamin intoksikasyonlarında da dantrolen faydalı olarak bildirilmiş.
Hipertermide KPR modifikasyonları için yeterli kanıt bulunmuyor.Standart soğutma teknikleri ile standart KPR algoritmasının uygulanması öneriliyor.
Hipovolemi
Hipovolemi sıvı veya kan kaybına ya da vazomediyatör aracılı vazodilatasyona sekonder olabilir. Altta yatan sebep tedavi edilmeli, kanama varsa durdurulmalı ve sıvı ya da kan ürünü replasmanı yapılmalı. Resüsitasyon sırasındanultrason ile volüm durumu değerlendirilmesi önerilmiş.
Anaflaksi vazomediyatör aracılı hipovolemi sebebi. Kılavuzda anaflaksiyi hemen tanımanın ve çabuk müdahale etmenin üzerinde duruluyor. Tedavi önerileri ile ilgili kanıt düzeyi düşük. Hastanın oturtulmaması, en rahat pozisyonda tutulması önerilmiş. Allerjen etkenin uzaklaştırılması gerekiyor. Randomize kontrollü çalışma olmasa da anektodal kanıtların da desteklediği adrenalin tüm yaş gruplarında ilk seçenek tedavi.
Adrenalinin IM uygulanmasının altı çiziliyor. Yan etki potansiyeli daha az, hasta kendi kendine uygulayabilir, öğrenmesi kolay ve uygulaması hızlı. IM uygulayacak kadar uzun bir iğne yeterli. Subkutan veya inhale adrenalin önerilmiyor. Uyluk bölgesinde anterolateralden uygulanmalı ve dozu 10mcg/kg (max 0.5mg) olmalı. Bu doz klinik düzelmeye kadar 5dk’da 1 tekrarlanır. 12 yaşından büyüklerde önerilen bu dozun yanısıra, 6-12 yaş arasında 0.3 mg, 6 ay – 6 yaş arasında ve 6 aydan küçük vakalarda 0.15mg önerilen dozlar.
IV uygulamanın klinik pratiğinde adrenalin infüzyonu açan ekiplerce yapılması önerilmiş. Doz 50 mcg bolus. Yanıt alınamazsa infüzyon açılabilir.Çocuklarda IM yol önerilmekte.
Kardiyak arrest halinde adrenalin dozu ve diğer uygulamalar standart olarak yapılmalı.
Taburculukta hasta bilgilendirilmesi ve adrenalin otoenjektörlerinin verilmesi öneriliyor.
Travmatik arrestler
Travmatik arrestler (TKA) oldukça mortal seyirli ancak ROSC dönerse sağ kalım diğer arrest sebeplerine oranla daha iyi.Travmaya neden olabilecek hipoglisemi veya nöbetler gibi diğer durumlar unutulmamalı. Araç içi trafik kazalarında %2.5 oranında başka medikal sebeplere bağlı arrestlere sekonder kaza olduğu bildirilmiş. Standart İYD prosedürleri bu hastalarda da geçerli. Hastanın yatak başı USG ile değerlendirilmesi önerilmiş.
Önceki 15 dakikada vital bulgu görülmeyen veya yaşamla bağdaşmayan yaralanmaları olan (dekapitasyon, penetran kardiyak hasar gibi) hastalarda resüsitasyon yapılmayabilir. Resüsitasyonun sonlandırılması için önerilerde ise Ultrasonda kardiyak aktivitenin görülmemesi ve geri döndürülebilir sebeplerin hepsinin düzeltilmiş olmasına rağmen yanıt alınamaması belirtiliyor.
Göğüs basısının etkinliği için önce tamponad, Px gibi durumların kesin tedavisi öneriliyor. Hipovolemi TKA’lerde %48’e kadar çıkabiliyor. Bu nedenle kanama kontrolünün hemen yapılması önerilmekte. Direkt bası, turnike, tampon, kan ürünleri, transenamik asit kullanılabilir.
Resüsitasyonda “Hasar kontrolü” prensibinin altı çizilmiş. Buna göre kanıtlar sınırlı olsa da, permisif hipotansiyon, hemostatik resüsitasyon ve cerrahi kanama kontrolü faydalı gözüküyor.
Permisif hipotansiyon için sistolik basıncın 80-90 mmHg olması önerilmiş. Hemostatik resüsitasyonda başlangıç sıvısının kan ürünlerinden seçilmesi ve 1:1:1 oranında eritrosit, trombosit ve taze donmuş plazma verilmesi öneriliyor.
Transenamik asit dozu 10 dk’da 1 g IV, sonrasında 8 saate 1 gr infüzyon şeklinde.
Tansiyon Px için bilateral 4. İKA’dan dekompresyon önerilmiş ancak göğüs duvarı kalınlıkları çok değişken olduğundan torakostomi mutlaka bu işlemi izlemeli deniyor.
Tamponad için USG kılavuzlu perikardiyosentez veya torakotomi önerilmiş.
Resüsitatif torakotomi ise künt yaralanmada 10’dk, penetran yaralanmada 15 dk’dan az süredir KPR yapılıyor olması halinde yeterli ekip, tecrübe ve uygun ortamın bulunması durumunda öneriliyor.
Tromboz
Pulmoner Emboli (PE) tüm travma dışı arrestlerin %2-9’u olarak bildirilmiş ve tedavide fibrinolitikler, cerrahi embolektomi ve perkütan mekanik trombektomi öneriliyor. KPR sırasında PE tanısı hastanın öyküsüne, DVT varlığına, kapnografi ve ekokardiyografi bulgularına dayanılarak koyulabilir.
Resüsitasyon modifikasyonlarına bakacak olursak, fibrinolitik uygulamasının ROSC’u, hastane taburculuğa kadar sağ kalımı ve uzun dönem nörolojik sonuçları pozitif etkilediği bildiriliyor. Standar İYD prosedürlerine ek olarak erken fibrinolitik kararnının verilmesi ve fibrinolitik sonrası 60-90 dk KPR’nin devam etmesi öneriliyor. Zaman uzayacak olursa göğüs basısı için mekanik cihazların kullanımı önerilmiş.
EKYD, cerrahi embolektomi ve perkütan metotlar da rutin uygulamada olmasalar da seçilmiş merkezler için önerilmekte.
Koroner tromboz kılavuzun 8. bölümünün konusu. İlgili bölümün özetinde değinileceğinden burada sadece kateterizasyon imkanı olan merkeze acil transferin üzerinde durulmuş
Toksinler
Genelde zehirlenmelerin kardiyak arreste neden olması nadir görülüyor. Havayolunun bilinci kapalı hastada erken kontrolü, gerekli hemodinamik destek arresti sıklıkla önleyebiliyor.
Resüsitasyondaki modifikasyonlarda özellikle toplu zehirlenmelerde önce kurtarıcının güvenliğinin sağlanması öneriliyor. Siyanür gibi madde alımlarında ağızdan ağza soluktan kaçınılmalı. Aile anamnezi önemli. Resisütasyon toksinler metabolize olana kadar >60 dk sürdürülebilir. Yüksek doz insülin-öglisemi, lipid emülsiyonu, EKYD, diyaliz gibi KPR’de standart dışı olan tedaviler kullanılabilir. Zehir merkezlerine danışılmasının da üzerinde durulmuş.
Dermal zehirlenmelerde su ile dekontaminsayon yapılmalı, kıyafetler uzaklaştırılmalı. Gastrik lavaj artık seçilmiş durumlar (çok yakın zamanda oral alım) dışında önerilmiyor. Havayolu güvenliği olmayan durumlarda ve hidrokarbon alımlarında ise kontrendike. Aktif kömür özellikle ilk 1 saatte verilmeli. Laksatif ve emetikler önerilmiyor. Çeşitli zehirlenmelerde hemodiyaliz, idrar alkalizasyonu ve tekrarlayan aktif kömür uygulamaları gerekebilir.
Benzodiazapin zehirlenmelerinde ALS’ye ek öneri yok. Flumazenil nöbet eşiğini düşürdüğünden rutin kullanımda önerilmiyor.
Opioid zehirlenmelerinde ise naloksan daha ön plana çıkmış. Entübasyon gereksinimizi azalttığı bildiriliyor. IV, Im, subkutan, intraosseöz veya intranasal uygulanabilir. 2-3dk’da bir 0.4-2 mg uygun doz.
Trisiklik antidepresanlarda EKG’de geniş QRS saptanıyorsa 1-2mmol/kg NaHCO3 verilmesi öneriliyor. İntralipid tedavisi deneysel modellerde yararlı bulunmuş ancak insanda yeterli kanıt yok.
Kokain için standart İYD uygulamalarına ek bir öneri yok. Alfa ve Beta bloker ajanlar ritim kontrolünde kullanılabilir. Rİtim kontrolü için optimum ilaç henüz bilinmiyor.
Lokal anesteziklerle olan zehirlenmelerde IV intralipid için kanıtlar sınırlı ancak kılavuz 1.5 ml/kg IV bolus ardından 15 ml/kg/saat infüzyon öneriyor. 12ml/kg olan maksimum kümülatif doza ulaşana veya hasta düzelene kadar infüzyon devamı öneriliyor.
Beta blokerler için glukagon hayvan modellerinde başarılı bulunmuş. 50-150 mcg/kg glukagon, intralipid tedavi, yüksek doz insülin ve glukoz, PDE inhibitörleri, kalsiyum tuzları ve aortik balon pompaları öneriler arasında.
Ca kanal blokerleri için standart destek tedaviye ek olarak periarrest safhada bradikardi ve hipotansiyonu tedavi etmek için 3-5 dk’da bir %10 Ca klorid 20 ml bolus veya eşit dozda Ca Glukonat öneriliyor.
Digoksin için fab antikor 30’dk sürede 2-10 şişe IV olarak önerilmiş.
Siyanür zehirlenmelerinde ise 100mg/kg hidroksikobalamin veya nitrat ardından hemen IV sodyum tiyosültat verilmesi öneriliyor. KPR’nin başarılı olabilmesi için hücresel düzeyde oksijenizasyonu yeniden aktive eden bu antidot tedavisi mutlaka verilmek zorunda.
Karbon monoksit için hiperbarik oksijen tedavisinin faydası gösterilemediğinden seçilmiş vakalarda uygulanması öneriliyor.
B.Özel Ortamlar
Sağlık Merkezlerindeki Kardiyak Arrestler
Perioperatif KA’ler 10000 prosedürün 4.3 – 34.6 olarak bildirilmiş. Yaş ilerledikçe insidans da artıyor. Genel anestezide KA riski biraz daha fazlayken yine de genel anesteziye bağlı KA insidansı her 10000 prosedürde 1.1 – 3.26 olarak oldukça düşük bildirilmiş. En çok sebep hipovolemi olarak görülüyor. CAB yaklaşımına bir modifikasyon önerilmemiş. Operasyon sırasında hasta iyi monitörize edilmekte ve tüm imkanlar hazır bulunmakta olduğundan sağ kalım %30’ların üzerinde görülüyor.
Anestezik ajanlara bağlı anaflaksi de KA nedenlerinden ve en sık nöromüsküler blokerler sorumlu görülmüş ve standart adrenalin tedavisi önerilmiş. Lokal anesteziklerin sistemik etkilerinde de yine aynı dozlarda IV lipid emülsiyon önerilmiş.
KPR’ye modifiklasyon olarak yeni bir öneri yok. Prone pozisyonda opere olan hastalar için göğüs basısında sternuma baskı yapacak kum torbası gibi destekler koyulabilir. Toraks açıksa açık kalp basısı öneriliyor.
Hasta VF’ye girerse defibrilatör getirilene kadar prekordiyal yumruk denenebilir diye belirtilmiş ve asistoli ve bradikardide operasyona bağlı vagal uyarı bunlara sebep olabileceğinden atropin uygulaması öne çıkarılmış.
KPR başarısını değerlendirmek için dalgaboyu kapnografi kullanılmalı ve ETCO2 >2.7 kPa/20 mmHg hedeflenmeli.
Kardiyak cerrahi sonrasında KA
Bu vakalarda erken resternotomi endikasyonlarına dikkat çekilmiş. Tamponad ve kanam için resternotomi önerilmekte. Aynı zamanda VF/nabızsız VT hastalarında 3 defibrilasyon sonrası cevap alınamazsa resternotomi kararı verilmeli. İlk 5 dk içinde yapılması öneriliyor.
Kateterizasyon sırasında KA
Kateterizasyon sırasındaki KA’ler için normal pratiğimizden farklı önerilerden biri VF görülmesi durumunda hemen defibrilasyon sonrası göğüs basısına başlanması yerine ritim devam ediyorsa yeniden defibrile edilmesi. 3. şokta da ROSC dönmüyorsa kompresyona o zaman başlanabilir.Mekanik göğüs basısı cihazlarının kullanılması radyasyon maruziyetinden kurtarıcıyı koruyacaktır. EKYD ve aort pompası için yeterli kanıt bulunmuyor.
Diyaliz ünitesinde KA
Diyaliz ünitesindeki KA’lerde şoklanabilir ritimler normal popülasyondan daha sık görülmekte. Birçok diyaliz makinası defibrilasyon öncesi makinanın hastadan ayrılmasını öneriyor. Diyaliz yapılan damardan IV ilaçlar uygulanabilir. Hiperkalemi en sık sebeplerden olduğundan geri dönebilir sebepleri hemen gözden geçirmek gerekli.
Diş operasyonlarında KA
Diş operasyonlarında KA durumunda ağız içinin kullanılan aletlerden ve yabancı cisimlerden hemen temizlenmesi, koltuğun yatırılıp tabure ile sırt kısmının desteklenmesi ve standart algoritmanın uygulanması öneriliyor.
Taşıtlarda KA
Taşıtlarda olan KA durumlarından uçuş anında olanlar için profesyonel kurtarıcıların kendini kabin ekibine tanıtması, hastanın koridor yerine daha geniş bir alana taşınması, imkan yoksa kafa üzerinden göğüs basısı yapılması öneriliyor. Hasta en yakın hava alanına götürülmeli. KPR sonlandırılıp hasta kaybedilirse uçuş planının değişmesi önerilmiyor. Kabin ekibinin KPR eğitimi almış olması ve her ticari uçuşta OED bulundurulması zorunluluklardan.
Acil Müdahale helikopterleri ve uçak ambulanslarda standart uygulamalara ek öneri olarak yer darlığı olan araçlarda mekanik bası cihazlarının kullanılması belirtilmiş.
Spor Müsabakalarında KA
Sportif aktiviteler sırasında olan KA’lerde çok sayıda izleyicinin ve televizyon yayınının olduğu durumlarda hastanın KPR devam ederken daha sakin bir yere transfer edilebileceği belirtilmiş. Profesyonel ekipler yoksa TYD uygulanmalı, hasta en yakın kardiyak merkeze götürülmeli.
Boğulma
Suda boğulmalarda sağ kalım zinciri 5 halkadan oluşmakta. Bunlar suda gerekli önlemlerin alınması (can yeleği gibi), sıkıntının önceden tanınması, kurbanı su üzerinde tutma (can simidi), sudan çıkarma ve tıbbi müdahale. Tanıkların kurbanları sudan çıkarması sağ kalımı arttırıyor. Su içinde resüsitasyon için eğitimli profesyoneller gerekli yerlerde bulundurulabilir. Sığ suya dalma veya jetski, rüzgar sörfü gibi aktivitelere bağlı kaza öyküsü yoksa omurgaya yönelik koruma gereksiz olarak belirtilmiş. Kurban horizontal pozisyonda en kısa sürede sudan çıkarılmalı. TYD’ndeki boğulma algoritması uygulanmalı. Buna göre kurtarıcı soluk uygulanmalı. Uzman önerisi krikoid basının hava yolunu korumada kullanılabileceğini söylüyor. 5 soluk sonrası yaşamsal belirti yoksa 30:2 oranında KPR başlamalı.
Ağızdan gelen köpüğü temizlemek faydasız. Gastrik içerik ve köpük ventilasyonu engelliyorsa yan yatırılıp temizlenebilir ve imkan varsa aspiratör ile çekilebilir. İYD’nde erken entübasyon ve gastrik dekompresyon öneriliyor. Nabız kontrolü her zaman başarılı olamayabiliyor o nedenle ETCO2 takibi öneriler arasında. Hastanın hipotermik ve hipovolemik olabileceği unutulmamalı ve bu yöndeki algoritmalar üzerinden de destek verilmeli.
Doğada veya Aşırı koşullarda KA
Zorlu doğa koşullarında ve uzak bölgelerde olan KA’lerde kurtarıcıların kurbana ulaşım süresi sağ kalım için belirleyici. Özellikle 5500m üzerindeki irtifalarda kurtarıcıların adaptasyon süresini tamamlamadıkları için yükseklik hastalığı riski mevcut. Kalabalık merkezlere OED’ler koyulması öneriliyor. Hastaların trasnportunun uzun sürmesi durumunda mekanik göğüs basısı cihazları önerilmiş. Hasta transferi için helikopter veya hava ambulansı en uygun seçim olarak belirtiliyor.
Yükseklik hastalığında İYD uygulamalarında bir değişiklik yok ancak kurtarıcı için düşük PO2 seviyeleri çabuk yorulmaya neden olabilir. Kurtarıcının güvenli bir ortamda olmaması, yaşamla bağdaşmayan yaralanma görülmesi, kurbanın 60 dk üzerinde çığ altında kalmış olması durumlarında KPR’nin bırakılması öneriliyor. Aynı zamanda tanıksız arrestlerde, şoklanabilir ritim olmaksızın ROSC 20 dakikada dönmezse ve geri dönebilir sebepler tespit edilmemişse KPR sonlandırılabilir.
Çığ altında kalan vakalar >60dk gömülü kalmış, hava yolu obstrüksiyonu tespit edilmiş ve ilk potasyum seviyeleri >8mmol/L ölçülmüşse KPR bırakılabilir.
Yıldırım çarpması ve elektrik yaralanmalarında kurtarıcının güvenliği sağlanmalı, kurban ortamdan uzaklaştırılmadan önce elektrik akımının kesildiğinden emin olunmalı. Standart TYD ve İYD algoritmaları uygulanmalı. Omurga koruma önlemleri alınıp havayolu hasarı düşünülerek erken entübasyon kararı verilmeli. Genel travma bakısı yapılmalı ve doku yıkımına sekonder olan durumlar için destek tedavi verilmeli deniyor.
Çoklu kurbanın olduğu kazalar
Çoklu kurbanın olduğu kazalarda ortam güvenliğinin sağlanması en önemli nokta olarak belirtiliyor. Potansiyel tehlikeler bölgeye ilk gelen ekiplerce belirlenmeli. Triyaj yapılması esas olarak belirtilmiş. Kurtarılabilecek vakaları atlamamak için KPR yapılmaması öneriliyor. Kaynakların kayıpların çok altında olduğu durumlarda yaşamsal bulguları olmayanlara müdahale edilmemeli. Bilinci olmayan hastanın hava yolu açıklığının head tilt chin lift yöntemi ile sağlanması ardından 10sn’de bak dinle hisset yöntemi ile nefes almadığı tespit edilirse ölü kabul edilmesi önerilmiş. Eğitimli profesyonel kurtarıcıların sıklıkla yeniden triyaj yapması öneriliyor.
C. Özel hastalar
Eşlik eden komorbid hastalıklarda KA durumunda yapılan öneriler her hasta grubu için toparlanmış.
Astım
Astım hastalarında en sık KA nedenleri arasında ciddi bronkospasm, hipoksiye sekonder ölümcül aritmiler, mekanik ventilatör altında dinamik hiperinflasyon ve bilateral tansiyon Px sayılmış. KA’i önlemek için O2, beta agonistler, antikolinerjikler ve IV kortikosteroidler önerilliyor ancak MgSO4 için çelişkili sonuçlar var. Kanıt sınırlı olmasına rağmen inhale formu önerilmezken IV form inhale bronkodilatöre yanıtlı vakalarda tek doz olarak yapılabilir.
Aminofilinin yararı belirsiz olmakla birlikte kullanılabilir. Lökotrien reseptör antagonistleri için kanıtlar sınırlı. Heliox halen önerilmiyor. Akciğer hastalığı olmayan astım benzeri semptomlarla gelenlerde IM adrenalin kullanılabilir.
KPR’de erken entübasyon öneriliyor ve sınırlı kanıt olsa da dinamik hiperinflasyondan kaçınmak için bası sırasında endotrakeal tüpün ucu boşta bırakılarak havanın dışarı kaçmasına imkan verilebilir deniyor.
Ventiküle Yardımcı Cihaz (VAD) kullanan hastalar
VAD takılı hastalar genellikle iyi monitörize halde olduklarından KA tanısı daha rahat koyulabilir. Arterial line basıncı santral venöz basıncına eşit olduğunda KA’den şüphelenilmeli. Tanı için eko veya doppler de kullanılabilir. KPR’deki modifikasyonlar kardiyak cerrahi sonrasındaki önerilerle aynı.
Nörolojik hastalıklar
Nörolojik Hastalıklarda ise standart TYD ve İYD yaklaşımları öneriliyor. SAK geçiren hastalarda EKG değişikliklerinin STEMI ile karışabileceği unutulmamalı. Hastanın anamenez ve muayenesine bakılarak önce BT mi yoksa PCI mı uygulanacağına karar verilmeli.
Obezite
Obez hastalar için de standart öneriler aynı olmakla birlikte hasta transportunun, havayolu kontrolünün, etkin ilaç dozlarının kestirilmesinin, damaryolu açılmasının ve göğüs basısı uygulamasının oldukça güç olduğunun altı çizilmiş. Kurtarıcıların göğüs basısı sırasında 2dk’dan daha sık aralıklarla değişmesi öneriliyor. Mekanik bası cihazları obez hastalarda etkin olmayabiliyor. Defibrilsyon için uygun enerji seviyeleri kesin bilinmemekle birlikte standart doz öneriliyor. Lojistik sorunları aşmak için obez hastalar için yapılan ekipmanları trasnfer için kullanmak gerekiyor.
Gebelik
Gebelikte olan KA’lerde ABCDE yaklaşımı ardından hastayı sola yatırıp elle uterus sola itilmeli. Kadın hastalıkkarı ve yenidoğan uzmanlarına ulaşılmalı. TYD için 30 derece lateral dekübit pozisyona almak ve göğüs basısını normalden biraz daha yukarıdan yapmak öneriliyor. İYD için ise gerekli hallerde defibrilasyonun standart dozlarda yapılması önerilmiş. Erken entübasyonun ve normalden 0.5 -1 mm daha küçük tüp kullanılmasının altı çizilmiş.
Gebelikte görülen hemoraji, PE, AKS için standart tedaviler öneriliyor. Amniotik sıvı embolisinde destek tedavinin yanında EKYD’den de fayda gören vakalar bildirilmiş.
Perimortem sezeryan ile ilgili önerilerde KA tespit edildiği an hazırlıkların başlaması gerektiğinden bahsediliyor. En iyi sağkalım ilk 5 dk içinde çıkarılan 24-25. gestasyon haftasını doldurmuş fetuslar için bildirilmiş. Bu da KA’in 4. dakikasında histerotomiye başlaması gerektiği anlamına geliyor. 20 hafta altındaki fetuslarda vena cava basısı belirgin olmadığından sezeryan önerilmiyor. 20 – 23 haftada yalnızca anne yaşamına katkısı olacağına inanılıyorsa öneriliyor. 24-25. haftalardan sonra ise hem fetusun hem annenin sağ kalımı için öneriliyor.
İleri yaş hastalar
İleri yaş hastalar en sık koroner olaylar nedeniyle KPR gereken hasta grubunu oluşturuyor. Kullanılan ilaçlar ve fizyolojik durumları nedeniyle yaşamı tehdit eden durumlar maskelenebiliyor. KPR uygulamasına bir modifikasyon olmamakla birlikte sternum ve kot kırıklarının daha sık görüldüğü bildirilmiş. Resüsitasyon yapmama kararının yalnızca yaşa göre verilmemesi, hasta veya ailesiyle önceden bu konunun konuşulması da öneriler arasında.
Kaynaklar:
- Anatolij Truhlár, Charles D. Deakin, Jasmeet Soar, Gamal Eldin Abbas Khalifa, Annette Alfonzo, Joost J.L.M. Bierens, Guttorm Brattebø, Hermann Brugger, Joel Dunning , Silvija Hunyadi-Anticevi, Rudolph W. Koster, David J. Lockey, Carsten Lott, Peter Paal, Gavin D. Perkins, Claudio Sandroni, Karl-Christian Thies, David A. Zideman, Jerry P. Nolan, on behalf of the Cardiac arrest in special circumstances section Collaborators. European Resuscitation Council Guidelines for Resuscitation 2015 Section 4. Cardiac arrest in special circumstances. Resuscitation 95 (2015) 148–201.



3 Yorumlar
Oldukça güzel ozetlemissiniz hocam elinize sağlık
teşekkür ederim, yararlandım
HİÇ DÜŞÜNMEDİĞİM ARRESTLER OKUDUM ELİNE SAĞLIK HOCAM 🙂